Из этой статьи вы узнаете:
- какие методы лечения пульпита позволяют сохранить зуб живым,
- что такое метод витальной ампутации,
- этапы биологического лечения пульпита.
Биологический метод лечения пульпита – это консервативный метод, который направлен на полное сохранение пульпы жизнеспособной. Применение этого метода возможно только при соблюдении следующих 2 условий. Во-первых – пациент должен обратиться за помощью к стоматологу на самом раннем этапе развития пульпита, т.е. в самом начале развития воспаления пульпы. Второе – очень важен возраст пациента, которому врач может предложить этот метод, т.к. лечение без удаления нерва проводится только у детей, подростков и лиц не старше 25-27 лет.
Последнее связано с возможностями пульпы зуба к самовосстановлению, что зависит в том числе и от возраста пациента. Помимо биологического метода также существует и метод витальной ампутации, при котором пульпа остается частично жизнеспособной. Этот метод предполагает удаление пульпы только из коронковой части зуба, сохраняя ее в корневых каналах. Но показания к такой терапии ограничены – ее можно проводить только в многокорневых зубах (они имеют четко выраженный переход между коронковой и корневой пульпой).
Важно: в стоматологии, к сожалению, врачами очень редко предлагаются консервативные методы лечения пульпита, даже если пациент подходит для их применения. Это связано с потоком пациентов и стремлением применять обычные привычные методы. Лучше всего спросить у врача – показаны ли вам такие методы лечения, и если он ответит «нет», то обязательно нужно уточнить: «почему этот метод не показан конкретно вам».
Пульпит зуба и его лечение
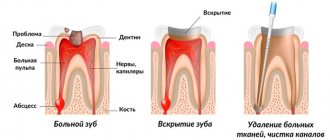
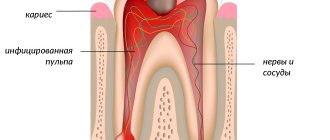
Характерным признаком данной патологии является воспаление в пульпе, которая находится внутри полости зуба, где сосредоточены сосуды и нервы. Причиной воспаления становится проникновение в полость вредоносных бактерий из-за повреждения внешних зубных тканей (эмали и дентина). Это разрушения, которыми мы чаще всего обязаны несвоевременному лечению глубокого кариеса зуба: пульпит становится следствием кариозного процесса. Гораздо реже он появляется из-за механических повреждений пульпы, некачественной подготовки зуба к пломбированию, непрофессиональной установки ортопедических конструкций.
Методы лечения пульпита
В стоматологии применяют две основные методики лечения зубного пульпита у взрослых и детей:
- биологическую — медикаментозное лечение пульпитов антибиотиками, лекарствами;
- хирургическую — лечение пульпита методом ампутации (частичного удаления пульпы) или экстирпации (при которой нерв зуба полностью удаляется).
Выбор методики остается за стоматологом. Врач изучает данные рентген-диагностики, проводит опрос и осмотр пациента. На основании этих данных подбирает для конкретного случая наиболее рациональный способ лечения пульпита.
Новые варианты при лечении глубокого кариеса
В лечении кариозных процессов важно не только владеть мануальными навыками и быть в курсе новинок пломбировочных материалов, но и также знать биологические особенности кариеса и пульпы зуба. Больше не существует необходимости препарировать зуб, далеко выходя за границы здоровых тканей, напротив, с развитием адгезивной стоматологии, мы стараемся производить иссечение тканей максимально консервативно. Даже удаление тканей, которые потенциально могут быть инфицированы, остается под вопросом.
Данная статья обсуждает лечение глубокого кариозного процесса, а также пытается ответить на некоторые вопросы, поставленные в стоматологической литературе. Необходимо ли удалять все кариозные ткани в каждом клиническом случае (даже когда экскавация близко к пульповой камере)? Может ли кариозный процесс быть остановлен? Какой вид пломбировочного материала обеспечит самый лучший результат для пациента?
Традиционные концепции
В классическом тексте (1908) G.V.Black писал: «Лучше обнажить пульпу зуба, чем оставить ее закрытой лишь слоем размягченного дентина». В тоже самое время Black утверждал, что дантисты должны понимать патанатомию и патофизиологию кариозного процесса, иначе они могут считать себя лишь механиками. Конечно же, стоматологическая наука продвинула наше понимание о кариозном процессе и возможности герметичного пломбирования с воссозданием борозд и фиссур. Сам G.V. Black возможно опроверг бы свое высказывание 100 лет спустя.
Традиционная концепция полного удаления кариозных тканей при глубокой полости была поставлена под сомнение. Абсолютное удаление всех измененных тканей может не являться обязательным для остановки кариозного процесса. Хорошо известно, что бактерии в дентине вызывают воспаление в пульпе. Однако этот слабый воспалительный процесс может быть стимулятором регенерации. Оставление небольшого количества кариозных тканей под пломбой необязательно пагубно повлияет на успех лечения. Короткие исследования от 36 до 45 месяцев показали, что надежно запломбированные полости с кариозным дентином, показали малый процент рецидива и абсолютное снижение числа микроорганизмов. Реминерализация оставшегося кариозного дентина доказана и биохимически, и рентгенологически. В данных исследованиях применялись прокладки с гидроокисью кальция.
Оставление кариозных тканей под пломбой весьма противоречивая концепция. Традиционный подход непрямого покрытия пульпы обычно требует временного пломбирования. Спустя несколько недель или месяцев, зуб повторно раскрывают, удаляют оставшиеся кариозные ткани и пломбируют повторно уже постоянно.
При непрямом методе деминерализованные ткани оставляются в самых глубоких местах полости для предотвращения вскрытия пульпы. Применение такого метода ограничивается пациентами без симптомов воспаления и патологии пульпы. Полное удаление всех кариозных тканей со стенок пульповой камеры необходимо для контроля микроподтека. Поражение может медленно или быстро прогрессировать. Клинически, рентгенологически и бактериологически доказано, что кариозный процесс останавливается. В таких случаях герметичная, хорошо прилегающая по краям реставрация является необходимым условием успешного исхода.
Классическое непрямое покрытие пульпы имеет относительно высокий процент клинического успеха, обнажение пульпы обычно избегается и зуб не беспокоит. Дентин во время второго раскрытия описывается как более сухой, твердый и темный. Со стороны микробиологических анализов обнаруживается уменьшение бактериальной обсемененности. Также существует вероятность, что успех такого лечения будет зависеть и от выбранного материала для пломбирования, но по этому поводу проведено слишком мало исследований. «Действительно, осторожный доступ может быть предпочтителен перед радикальной экскавацией, потому что пульпа обнажается гораздо реже, а герметичное отграничение дентина от микрофлоры полости рта останавливает развитие кариозного процесса. Восстановительные процессы склерозирования дентинных канальцев и образования третичного дентина стимулируются, тем самым снижая проницаемость оставшегося дентина. Микроорганизмы блокируются с одой стороны герметично поставленной пломбой, а с другой — сниженной проницаемостью дентина.
Смена ориентиров
Всеми давно принято, что использование силантов защищает подлежащие структуры зуба, предотвращая аккумуляцию зубного налета и потерю минералов. Совсем недавно, полученные доказательства показали, что купирование неполостных кариозных изменений возможно с применением силантов. Но пока данный неинвазивный способ лечения начального кариеса широко не внедрен в стоматологическую практику.
Конечный результат консервативного иссечения и полной экскавации был тщательно сравнен. В данном исследовании в случаях, когда постановка временной пломбы была возможна, глубокая экскавация не проводилась. На дне пульповой камеры оставлялся мягкий, влажный и дисколорированный дентин. Поверх кариозного дентина накладывалась прокладка из гидроокиси кальция, которая затем закрывалась временной пломбой из стекло-иономерного цемента. Спустя 8-12 недель полость заново раскрывалась с целью проведение окончательной экскавации. Прокладка гидроокиси кальция накладывалась еще раз, и зуб восстанавливался композитным материалом. Авторы наблюдали гораздо меньшее число вскрытых пульповых камер при проведении пошагового удаления кариозных тканей, нежели при полной радикальной экскавации.
Кроме того, при оценке отдаленных результатов спустя 1 год, приведенная методика также оказалась более успешной. Такие результаты в очередной раз поставили акцент на важности сохранения дентинного барьера между пульпой и полостью, даже если в нем остаются кариозные очаги.
Совсем недавно необходимость пошагового удаления кариозного дентина снова обсуждалась. Непрямое покрытие пульпы — простая, хорошо встречаемая пациентами, менее дорогая, чем эндодонтия, процедура. Хотя часть микроорганизмов может оставаться активной, этого редко достаточно для развития рецидива: отложение третичного дентина также останавливает процесс распада. Весь инфицированный дентин должен быть полностью удален со всех стенок, однако, может быть немного оставлен по дну полости. Радикальное удаление измененного дентина не является обязательным во всех клинических случаях, так как установленная герметично пломба надежно закрывает полость от микрофлоры полости рта.
Лечебные прокладки: эффект на пульпу зуба
Прокладки достаточно часто устанавливаются под реставрацию для снижения потенциальной полеоперационной чувствительности. Для идеальной прокладки важны следующие характеристики:
1. Способность материала уничтожать микроорганизмы 2. Индукция минерализации 3. Осуществлять плотное прилегание и изоляцию
Послеоперационная чувствительность частично связана с остаточной толщиной дентина (RDT) после препарирования и присутствия некоторого числа микроорганизмов на стенках полости. Никакой материал не сможет защитить пульпу лучше, чем собственный дентин. Остаточная толщина дентина по дну полости является одним самых важных факторов для защиты пульпы от токсинов. Толщина в 0,5 мм сокращает эффект токсинов на 75%, 1мм – 90%, сохранение 2 мм и более – приводит к невероятно малой реакции пульпы или вообще ее полном отсутствии. В ситуациях, когда остается около 0,5 мм применение прокладок особенно важно. Со снижением толщины дентинного слоя снижается выживаемость одонтобластов и сохранность репаративных механизмов.
Реактивное восстановление дентина наблюдалась под полостями как с RTD выше 0,5 мм, так и с RTD меньше 0,25 мм. Однако максимальная активность наблюдалась под полостями с RTD от 0,5 до 0,25. Также восстановление дентина находилось под влиянием выбранного материала (от большего к меньшему: гидроксид кальция, композит, модифицированный СИЦ и цинк-оксид эвгенол). Одонтобласты сохранялись при RTD больше 0,25 мм.
Гидроксид кальция используется в качестве материала для прокладок с 1920-х годов. Благодаря своему pH равному 11, гидроксид кальция сам по себе является бактерицидным, а также нейтрализует кислые продукты бактерий. Высокий pH создает хорошие условия для репарации дентина. Вдобавок, гидроксид кальция обладает способностью мобилизовать факторы роста дентинного матрикса, вызывающего образование нового дентина. Гидроксид кальция является идеальным прокладочным материалом для очень глубоких полостей как при прямом, так и непрямом покрытии пульпы.
Адгезивные смолы могут быть слишком кислыми и вызывать раздражение пульпы. А многие дентинные бондинговые агенты и модифицированные СИЦ вообще токсичны для ткани пульпы. Также прокладки из гидроокиси кальция показывают высокий потенциал для восстановления мягкой ткани зуба, по сравнению с цементами и смолами.
К сожалению, самоотверждаемые прокладки из гидроокиси кальция высоко растворимы и могут рассасываться с течением времени. Традиционные гидроокисные прокладки легко растворяются во время кислотного травления. Компоненты бонда: вода, ацетон, спирт также могут разрушительно действовать на свойства прокладок из кальция. Герметичное закрытие полости поможет стабилизировать поражение и остановить кариозный процесс. Таким образом, если планируется постановка композитной пломбы, поверх гидрооксидной прокладки следует устанавливать защитную прокладку из СИЦ.
Реставрационные материалы, которые обладают антимикробными свойствами, особенно полезны при малоинвазивных и других видах стоматологического вмешательства. Некоторые исследования показывают, что модифицированные СИЦ практически одинаковы с обычными гидроокись кальциевыми прокладками. Оставленный мягким, деминерализованным дентин становится вновь минерализованным после покрытия СИЦ. Это происходит в основном благодаря высвобождению фтора и наличия фосфата кальция в цементе. Этот феномен также называют «лечение пораженного дентина». Однако в некоторых других исследованиях модифицированный СИЦ пагубно влиял на однотобласты, сокращая их количество. Поэтому перед внесением модифицированного СИЦ в глубокую полость рекомендуется проложить хотя бы тонкий слой гидроокиси кальция. Это позволяет осуществить пульпу от повреждения и бактериального микроподтека.
В последние несколько лет проведена презентация MTA (ProRoot MTA Dentsply Tilsa Dental Specialties). Эти силикантные цементы являются антибактериальными, биосовместимыми, имеют высокий pH и позволяют высвобождать биоактивные протеины дентинного матрикса. MTA представляет собой порошок, состоящий из гидрофобного трикальций силиката, трикальций алюмината, трикальций оксида и силиката оксида. Также эта смесь содержит небольшое количество других оксидов, что модифицирует ее химические и физические свойства. Добавление жидкости к порошку приводит к образованию коллоидного геля с pH 12,5 (что схоже с гидроксилом кальция), который отверждается до плотной субстанции в течение 3-4 часов. Существует гипотеза, что под воздействием тканевой жидкости трикальций оксид превращается в гидроксид кальция.
Материал обладает слабой растворимостью и слегка более рентгеноконтрастен, чем дентин. Так как MTA весьма слабо устойчив к компрессиям, его не стоит использовать в высокофункциональных зонах. Другой значительный недостаток – это долгое отверждение: несколько часов.
Подводя итог, можно сказать, что процедура лечения в два этапа достаточно часто важна и требует постановки временной пломбы. Непрямое покрытие пульпы лучше проводить в одно посещение. Любая одномоментная реставрация требует нанесения слоя модифицированного СИЦ. MTA — замечательный материал при раскрытии пульпы и эндодонтических манипуляциях. У материала хорошие изолирующие свойства, и некоторые исследования показали больший успех терапии, чем при использовании обычного гидроксида кальция.
Клинические случаи
Клинический случай 1
В клиническом случае представлен 30-летний пациент с большой кариозной полостью на первом нижнем моляре (Фото 1). Пациент отмечал чувствительность зуба к холодному, в остальном кариес протекал бессимптомно. Тест на холодное подтвердил слова пациента, болевой приступ длился около 30 секунд. Прицельный рентгеновский снимок показал близкое прилегание полости к пульпе зуба. Экскавация кариозного дентина продолжалась, пока дентинная стенка приблизилась к толщине в 1 мм (Фото 2).
Фото 1. Крупная кариозная полость с минимальными симптомами.
Фото 2: Проведено частичное удаление кариозного дентина. Мягкий, влажный, измененный в цвете дентин на дне полости оставлен.
Биодентин (Septodont) использован для постановки временной пломбы (Фото 3). Зуб оставлен для восстановления на 4 месяца. В течение этого периода зуб не беспокоил. Для подтверждения витальности пульпы вновь проведен тест на холод и выполнен прицельный рентгеновский снимок (Фото 4). Было принято решение восстановить зуб композитом как окончательная реставрация (Фото 5).
Фото 3: Биодентин (Septodont) — временная пломба.
Фото 4: Рентгенография временно запломбированного зуба. Оставшийся кариес хорошо заметен на снимке. На усмотрение стоматолога некоторое количество Биодентина может быть оставлено под постоянную реставрацию.
Фото 5: Окончательная реставрация зуба.
Обсуждение материала
Исходя из опыта автора, применение Биодентина является гораздо более удобным и эффективным по сравнению с MTA. Биодентин является биоактивным материалом для прямого и непрямого покрытия пульпы, а также в эндодонтической практике. Процесс изготовления биосиликатных материалов исключает металлическое загрязнение. Процесс отверждения наступает при увлажнении трикальций силиката, который затем образует кальций-силикатный гель и гидроксид кальция. При соединении этих веществ с фосфат ионами происходит образование преципитата, напоминающего гидроксиапатит. «В месте соединения дентина и материала Биодентин происходит увеличение карбонатных соединений, что свидетельствует о диффузии минералов из материала с созданием гибридной зоны». Биодентин препятствует микроподтеку схоже с модифицированным СИЦ и также имеет антибактериальный эффект.
Биодентин окончательно отверждается через 10-12 минут. Это намного быстрее, чем время отверждения MTA, однако биодентин к тому же проявляет более высокую компрессионную устойчивость. Таким образом, он может с легкостью применять как подходящая временная пломба. Производитель рекомендует использовать материал 2-шагово. На последующем приеме стоматолог формирует нужную ему полость и оставляет на дне слой Биодентина в качестве прокладки, сверху которой устанавливает постоянная реставрация.
Клинический случай 2
Нижний моляр на фото 6 имел дефект амальгамной пломбы с рецидивом кариеса. Пломба удалена, измененный дентин удален. На дно полости при помощи шприца тонким слоем наложена прокладка TheraCal LC (BISCO Dental Products) (Фото 7) и затем отверждена светом в течение 20 секунд. Полость протравлена (Фото 8), промыта, покрыта адгезивом, подсушена и отверждена (Фото 9), теперь зуб готов к постановке постоянной пломбы.
Фото 6: Глубокая экскавация дентина.
Фото 7: В качестве прокладки использован светоотверждаемый модифицированный кальций-силикатный материал TheraCal (BISCO Dental Products).
Фото 8 и 9: Кислотное протравливание и установка пломбы производится поверх прокладки.
Обсуждение материала
TheraCal LC — другой недавно представленный материал, суть которого состоит в объединении положительных свойств гидроксида кальция и модифицированных СИЦ.
Материал обладает сильными механическими характеристиками, низкой растворимостью и может быть отвержден слоем в 1 мм. TheraCal LC является одобренным стимулятором образования гидроксиапатита со способностью индуцировать синтез кристаллов, схоже с продуктами МТА.
Дентинная жидкость, поглощаемая TheraCal, производит высвобождение кальция и гидроксид ионов. Кальций необходим для быстрой стимуляции синтеза апатита, а щелочная среда обеспечивает необходимые условия для восстановления и заживления. TheraCal LC предназначен для использования в качестве изолирующей прокладки, надежно защищающей пульпу. При прямом покрытии пульпы важными аспектами успешного лечения является использование коффердама и контроля пульпарного кровотечения. Материал подходит специалистам, которые хотят облегчить использование обычных прокладок из гидроксида кальция, но, тем не менее, хотят применить плюсы более новых кальций силикатов. TheraCal LC позволяет производить непрямое покрытие пульпы одноэтапно.
Заключение
Сегодня стоматологу необходимо анализировать предыдущий опыт и клинические случаи для осуществления оптимального лечения пациента. На данный момент имеется значительное количество литературы, описывающей успешное непрямое покрытие пульпы. В то же самое время анализ информации позволяет сделать вывод, что прямое покрытие, особенно в зрелых зубах, не может обеспечить такой же успех без эндодонтической терапии. Также существуют ситуации, когда стоматологи предпочитают провести непрямое покрытие и затем осуществить повторный вход в полость для удаления остатков кариозных тканей.
Данная статья показывает, что пошаговая техника удаления дентина не всегда необходима. Новые кальций-силикатные цементы могут быть особенно полезными в таких случаях. Для общего принятия такой концепции, конечно же, необходимо продолжение клинических исследований. Также стоматологам следует знать, что в некоторых случаях материал, покрывающий пульпу, следует удалять не полностью и оставлять под постоянную реставрацию.
Автор: Robert E. Rada, DDS, MBA
Биологический метод лечения пульпита
Если заболевание приняло хроническую форму, применяют биологический метод, или консервативное лечение пульпита кальцием. Процесс заключается в наложении лечебных прокладок, содержащих препараты с кальцием. Методику также используют в следующих случаях:
- если при процедуре лечения кариеса была случайно вскрыта пульпа;
- когда нужно укрепить костную перегородку между зубной эмалью и пульпой.
Специалист наносит препарат для лечения пульпита в место истончения костной ткани и тем самым укрепляет ее. Далее зуб пломбируют и наблюдают за ним в динамике, проводя рентген-исследования через определенные временные промежутки. Метод подходит:
- детям с молочными зубами;
- пациентам до 30 лет при лечении обратимого пульпита;
- всем, кто с особой тщательностью ухаживает за ротовой полостью.
Если после лечения пульпита зуб ноет, болит при надавливании, надкусывании, а боль остается на долгое время, усиливается ночью, приобретает длительный характер, необходимо вновь обратиться в клинику. Ноющая боль при лечении пульпита свидетельствует о том, что необходимы более радикальные, то есть хирургические, методы.
Хронический пульпит
При хроническом течении пульпита нет явно выраженной симптоматики. Иногда может возникать слабая ноющая боль, особенно после холодных и горячих напитков или блюд. Также не исключены обострения, которые схожи по своим признакам с острым пульпитом.
При накоплении гноя появляется флюс. Если человеку не оказать должную медицинскую помощь, это может привести к флегмоне и сопутствующим осложнениям:
- повреждению челюстных костей и лицевого нерва;
- абсцессу;
- апикальному периодонтиту;
- сепсису;
- хроническому гиперпластическому пульпиту (возникает в детском и юном возрасте).
Как происходит лечение пульпита хирургическим методом?
Как мы уже отметили, возможны два варианта хирургического вмешательства:
- лечение пульпита ампутационным методом с сохранением пульпы частично;
- лечение с удалением мягких тканей, сосудов, нервов полностью.
Если есть объективная возможность, врач удалит только верх пульпы — из коронки, оставив корневую часть. Кровоснабжение и чувствительность (иннервация) зуба сохранятся. Методику применяют при лечении детей — для молочных или постоянных, но еще до конца не выросших зубов. Это позволяет им нормально формироваться в дальнейшем. Можно осуществить лечение при пульпите в одно посещение.
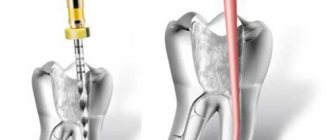
Витальная ампутация
Данная процедура предполагает сохранение пульпы в зубных каналах, но при этом она удаляется из области коронки. Витальную ампутацию делают в случаях, если поражен многокорневой зуб. На однокоренных она не применяется из-за отсутствия границы между корнем и коронковой зоной пульпы.
Лечение происходит следующим образом:
- Выполняется анестезия (местная).
- Врач высверливает кариозные поражения.
- Происходит удаление пульпы.
- Ткани обрабатываются лекарственными препаратами.
- Стоматолог делает изолирующую накладку.
- Ставится временная пломба.
Впоследствии специалист может рекомендовать физиотерапию и прием медикаментозных средств.
Лечение острого пульпита
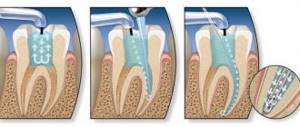
Вышеперечисленные методы неэффективны при лечении обострений хронического пульпита, заболевания в острой форме, когда зуб становится источником нестерпимой боли, отдающей в ухо, висок, затылок. При данных симптомах осуществляют эндодонтическое лечение пульпита — с чисткой корневых каналов и удалением пульпы полностью.
В стоматологиях применяют два современных метода лечения каналов зуба при пульпите: девитальный и витальный.
- Лечение пульпита методом витальной ампутации проводят посредством удаления нерва, промывки, очищения и пломбирования канала.
- Девитальное лечение пульпита заключается в применении лечебных паст и требует нескольких сеансов.
Чаще всего используют данные методы лечения при пульпите на постоянных зубах.
Почему так важно оставить зуб живым –
Дело все в том, что пульпа выполняет трофическую (питает ткани зуба изнутри) и защитную функции. После ее гибели твердые ткани зуба становятся более хрупкими, кроме того, удаление пульпы привязано к необходимости удаления достаточно большого объема твердых тканей зуба. Также, очень часто после удаления пульпы в области верхушек корней зуба возникают воспалительные очаги, связанные с некачественным пломбированием каналов после удаления пульпы.
Конечно, чтобы всего этого избежать – лучше попытаться оставить пульпу живой. Однако это тоже не всегда удается, т.к. пациенты очень редко приходят в самом начале развития пульпита, когда применение консервативных методов лечения приносит хороший результат. Чаще пациенты приходят уже с разлитым гнойным воспалением пульпы, когда показано уже только ее полное удаление – с последующим пломбированием корневых каналов.
Подробнее о методе лечения с полным удалением пульпы читайте в статье: → «Традиционные методы лечения пульпита»
Этапы и стадии лечения зуба при пульпите девитальным методом
- I этап.
Зуб обезболивают, проводят очистку кариозной полости. Полость пульпы вскрывают. - II этап.
Во вскрытую пульпу вкладывают девитализирующую пасту и пломбируют зуб на 3 — 7 суток. В народе пасту до сих пор называют «мышьяком», хотя отношения к этому веществу она не имеет. - III этап.
Во время следующего посещения стоматолог в соответствии с медицинским протоколом очищает корневые каналы. - IV этап.
Если есть риск, что зуб расколется, его покрывают коронкой. Если же твердые ткани хорошо сохранились или разрушены незначительно, их реставрируют. Зуб укрепляют стекловолоконным или металлическим анкерным штифтом и надежно пломбируют фотополимерным материалом.
Время лечения пульпита зависит от того, насколько разрушен зуб, каков возраст больного, есть ли осложнения, сколько корневых каналов следует обработать.
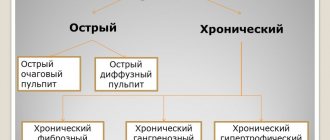
Виды пульпита
Во многом выбор стратегии лечения зависит от вида патологии. Острый пульпит
отличается сильной болью, реакцией на холод и тепло, однако это периодические вспышки боли.
Хронический фиброзный пульпит
может вообще не сопровождаться болью.
Гипертрофический пульпит
— последствие нелеченого фиброзного. Отличается наличием полипа и более сильной болью.
Гангренозный пульпит – болевой синдром более сильный и резкая реакция на горячее, но не на холодное. Острый хронический пульпит
так же бывает и отличается сильной болью, не обусловленной никакими причинами и раздражителями.
Больно ли лечить пульпит?
Многие пациенты считают, что лечение пульпита — это больно. На самом деле боль сопровождает само заболевание, а не процедуру его лечения. Ткани пульпы и нервы воспаляются, что вызывает нестерпимые болезненные ощущения, сравнимые с ударом током. Удаление пульпы проходит абсолютно комфортно, потому что качественные анестетики полностью избавляют пациента от боли, пока врач препарирует каналы. При лечении или после лечения пульпита зуб болит в случае, когда внутренние ткани сильно воспалены. Тогда назначают безопасные обезболивающие средства на время, пока происходит заживление (1 — 3 дня).
Причины возникновения пульпита
Основная причина, вызывающая развитие пульпита — это кариес, лечение которого не было проведено вовремя. Если человек тянул до последнего с лечением кариеса и не обращался к стоматологу – его риски столкнуться с пульпитом крайне высоки, ведь кариес — это постоянно прогрессирующее заболевание, разрушающее ткани зуба. И рано или поздно разрушительный процесс доходит до пульпы. Поэтому один из основных принципов профилактики пульпита можно сформулировать так: не хотите столкнуться с пульпитом, не откладывайте лечение кариеса!
Лечение пульпита будет куда более сложным и дорогостоящим, чем лечение кариеса. Более того, при лечении запущенного пульпита не всегда возможно сохранить зуб. Поэтому нужно забыть о страхе перед стоматологами и всегда своевременно обращаться к врачу для лечения кариеса! В наши дни есть технологии, которые позволяют успешно проводить лечение кариеса без боли и дискомфорта для пациента — например, лечение зубов под седацией, лечение без сверления зуба.
Реже пульпит и необходимость в его лечении могут возникать по нижеперечисленным причинам:
1. Низкое качество лечения зубов. Если при лечении кариеса стоматолог неправильно обработает кариозную полость или допустит другие ошибки и неточности — пульпит зуба может развиться уже под установленной постоянной пломбой.
2. Низкое качество подготовки зубов к протезированию. Перед протезированием зубы обтачиваются под будущий протез и если, работая с живым зубом, стоматолог перегреет его ткани — может развиться пульпит. Это произойдет не сразу, а спустя какое-то время, но пульпит под коронкой это почти всегда признак некачественной работы врача-ортопеда. Для лечения пульпита коронку придется снимать.
Если вы не хотите столкнуться с пульпитом и другими осложнениями после некачественного лечения зубов — вы должны запомнить одно простое правило: для лечения зубов клинику нужно выбирать не по самой низкой цене, а узнавать всю доступную информацию по ее оснащению, уровню квалификации работающих в ней врачей!
3. Причиной развития пульпита могут быть и заболевания десен. Так, например, пародонтоз вызывает обнажение зубных корней и при этом в области контакта десны и зуба формируется глубокий пародонтальный карман, в котором будут активно развиваться болезнетворные микроорганизмы, провоцирующие появление кариеса и затем — пульпита. Поэтому лечение воспалений десен также не нужно откладывать, если вы видите, что десны воспалены — обязательно посетите кабинет стоматолога!
Совсем редко появляется пульпит по причине травм, приводящих к перелому зуба. Если при травме пострадала не только пульпа, но и корень зуба — лечение может быть только таким – зуб удаляют.
По каким бы причинам не появился пульпит — его лечение нужно проводить в самом срочном порядке. Своевременное и качественное лечение пульпита дает возможность сохранить зуб живым, а, как известно — свои, естественные зубы лучше любых протезов!
Возможные осложнения
Если затягивать с обращением к стоматологу, воспаление может перейти на костную ткань зуба — периодонт. Так начинается одно из наиболее распространенных и опасных осложнений данного заболевания — периодонтит, который может стать причиной удаления зуба. Также периодонтит возникает при неквалифицированном подходе к очистке корневых каналов.
Если беспокоит повышенная температура после лечения пульпита, срочно обратитесь в более авторитетную стоматологию, так как воспаление прогрессирует. Профессиональные клиники используют современные методы обработки каналов с применением микроскопов, бинокуляров, визиографов, эндомоторов, апекслокаторов. Эти инструменты предотвращают риск осложнений.
К сожалению, нередким явлением остается пульпит после лечения кариеса. Причина его появления та же — непрофессиональные действия врача, нарушившего медицинские протоколы, допустившего ошибки при пломбировании. Возможно, он случайно вскрыл пульпу и открыл бактериям доступ к ней.
Что такое пульпит у детей
Пульпит зуба у ребенка — это защитная реакция организма на потенциально опасные раздражители, возникающие внутри камеры и каналов зуба. Зубной пульпит чаще всего вызывается бактериями, попадающими в камеру через кариозные полости. Воспалительная реакция начинается, когда распознаются вещества, вырабатываемые микроорганизмами. В камеру зуба попадают многочисленные клетки иммунной системы, которые действуют двояко.
Если пульпит выявлен на ранней стадии и полость обработана должным образом, изменения могут быть обратимыми. Однако при длительном развитии болезни ткань, заполняющая полость зуба, значительно повреждается. Возрастающее давление может выталкивать инфицированные массы на окружающие ткани, вызывая распространение инфекции и воспаления.
Сколько стоит лечение зуба при пульпите?
На конечную цену лечения пульпита влияет множество факторов: степень разрушения твердых тканей, количество каналов в зубе, наличие осложнений, сопутствующие болезни, выбранный метод лечения. Если зуб постоянный и имеет один канал, то процедура в московских клиниках будет стоить от 5 000 рублей. В эту сумму входит полный спектр услуг: рентген-диагностика, применение анестетика, установка коффердама, лечение кариеса, обработка зубных каналов с прочисткой, установка пломбы. Цена может измениться, если потребуется несколько сеансов.
Пульпит у детей: классификация
В зависимости от степени протекания процесса различают частичную или полную гангрену зуба:
- Когда процесс кариеса охватывает только часть пульпы данного зуба, это называется частичной гангреной. Остальная часть живой ткани находится в постоянном контакте с некротическими массами и ядовитыми бактериальными продуктами. Она подвержена постоянному разрушению и хроническому воспалению.
- Если вся пульпа внутри камеры и каналы зуба некротизированы, а также инфицированы анаэробными бактериями, это состояние позволяет поставить диагноз полной гангрены.
Симптомы пульпита
Симптомы, характерные для пульпита, независимо от ткани, в которой развивается процесс:
- боль,
- покраснение десны,
- отек,
- повышенное тепло,
- нарушение функции жевания.
Боль при пульпите может быть спровоцированной или спонтанной, в зависимости от наличия раздражающего фактора. Болевой ответ на раздражители, повреждающие пульпу, нормальный. Неприятные ощущения проходят, как только будет устранена причина. Однако если в этом случае боль продолжается, даже если пульпа не раздражена, это свидетельствует о развитии воспалительного процесса и называется длительной спровоцированной болью. Пациенты часто жалуются на неприятные недомогания во время приема еды и питья, особенно горячей или холодной температуры.
В случае полного некроза и гангрены зуба пациент практически не испытывает боли. Поврежденные окончания нервных волокон сгнившей ткани не передают никаких импульсов. На гангрену зуба также указывает неприятный запах изо рта и послевкусие в нем, источником которых являются разлагающиеся клетки пульпы.
Снаружи зуб с пульпопатией (заболеванием пульпы) обычно имеет многочисленные изменения цвета, тусклость или кариозные поражения на разных стадиях развития. Если зуб реагирует болью на перкуссию, это означает, что воспаление прогрессировало и распространилось на периапикальные ткани. В сложных случаях врач может использовать точечный рентгеновский снимок, чтобы оценить тяжесть воспаления и послужить ориентиром для контроля лечения.
Осложнения зубного пульпита
Если не проводить лечение пульпита у детей, воспаление продолжает распространяться на соседние ткани. Оно распространяется от камеры зуба к каналам и периапикальной области. Периапикальный абсцесс вызывает острую спонтанную зубную боль, отек, покраснение и повышенное тепло над воспаленной частью лица.
Гной, богатый бактериями и клетками иммунной системы, густая жидкость, которая собирается в замкнутом пространстве, давит на соседние структуры и в конечном итоге превращается в поднадкостничный абсцесс. На этой стадии болезни симптомы еще более серьезны. Также могут быть общие симптомы, такие как лихорадка, отсутствие аппетита, озноб или апатия.
В некоторых случаях защитный слой прорывается, и содержимое выливается в свободное пространство вокруг нее. Так образуется подслизистый абсцесс. Обычно это сопровождается уменьшением боли, но есть большая вероятность распространения инфекции на соседние зубы.
Когда инфекционное воспаление поражает верхнюю губу, которая разделяет кровоток с кровеносными сосудами головного мозга, может возникнуть опасный результат тромбоза кавернозного синуса. В некоторых случаях следствием пульпита является проникновение микроорганизмов в грудную клетку через парафарингеальное или заглоточное пространство и формирование переднего или заднего медиастинита.