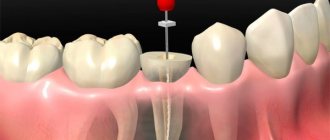
ЭОД при пульпите
При воспалении пульпы показания находится в диапазоне от 20 до 100 мка.
- острый очаговый 20-25 мка (это значит, что патология еще не затронула корневую часть и развивается в коронковой)
- острый диффузный 20-50мка
- хронический фиброзный 30-40 мка
- хронический гангренозный 60-100 мка
Кроме кариеса и его осложнений в лице пульпита и периодонтита, данный вид диагностики также применяется при других состояниях. Например:
Оборудование для проведения ЭОД
Электроодонтометрия является популярным и информативным способом для получения сведений о состоянии мягких тканей зубов. Врач оценивает силу тока, при котором зуб реагирует на процедуру. В исследованиях используются современные зарубежные и отечественные аппараты, позволяющие с высокой точностью произвести диагностику. Из импортных приборов часто применяется Vitapulp, Gentle Plus, Pulptester, но стоит учитывать, что на моделях шкала представлена не в значении мкА, а в условных единицах.
Из отечественных приборов используются модели: ЭОМ-1 и 3, ОД-2, ИВН-01, Analytic. ОД-2М является модернизированным устройством, которое дает возможность использовать как переменный, так и постоянный ток. Врачу неудобно работать с ЭОМ-3 самостоятельно, поэтому требуется помощь ассистента.
Для получения результатов сначала пациент делает снимок – это помогает врачу предположить, какие области требуется исследовать. Малоинформативна диагностика ЭОД в случаях:
Техника проведения ЭОД
Перед проведением процедуры ЭОД стоматологу требуется подготовить аппарат — включить его и проверить работу сигнальной лампочки. Если на этом этапе у врача не возникает никаких трудностей, он приступает к подготовке пациента. Его нужно усадить в кресло и положить в ноги прорезиненный коврик. Далее стоматолог начинает выполнение диагностики.
Проведение ЭОД включает следующие этапы:
- Просушивание зуба с помощью ваты или ватного тампона. Спирт или эфир использовать для этих целей категорически запрещено.
- Проверка на налет или кариес. При наличии проблемы стоматологу нужно перед процедурой избавиться от нее и тщательно просушить полость рта.
- Расположение электродов в положенных местах. Активный электрод устанавливается на зубы, пассивный — на тыльную сторону кисти.
- Подача тока. На этом этапе пациент может чувствовать жжение или избыточное тепло. В любом случае ему следует каждый раз предупреждать своего врача о непонятных ощущениях. В момент появления дискомфорта медсестра должна зарегистрировать пороговую силу электрического тока.
Во время исследования врач должен следить за тем, чтоб активный электрод не касался десны и слизистой оболочки ротовой полости, а также время от времени подсушивать эмаль, чтоб она не становилась влажной. Электровозбудимость одного зуба проверяется два раза, по окончанию стоматолог делает заключение на основании среднего показателя.
- пациенты с искусственными зубами;
- больные с кардиостимуляторами;
- пациенты с пломбами из амальгамы;
- дети до 5 лет;
- больные с непереносимостью электрического тока.
Техника проведения процедуры
- Пациента усаживают, подкладывают ему и доктору под ноги резиновый коврик.
- Диагностируемый зуб изолируется от слюны и высушивается ватой.
- Активный электрод устанавливают на зубы, пассивный дается больному в руку или фиксируется с тыльной стороны кисти, в зависимости от модели аппарата.
- Происходит подача тока, во время которой пациент может чувствовать тепло, легкое жжение, толчок. Обо всех своих реакциях он тут же оповещает врача звуком или жестом (поднятием руки, например).
Очень важно, чтобы во время ЭОД активный электрод не касался десны и слизистой оболочки ротовой полости, а эмаль не становилась влажной, для этого ее периодически подсушивают.
- ЭОМ-1 и 3;
- ОД-2;
- ОД-2М – модернизированный одонтометр, позволяет использовать переменный и постоянный ток городской сети.
Оборудование для проведения ЭОД
Электроодонтометрия является популярным и информативным способом для получения сведений о состоянии мягких тканей зубов. Врач оценивает силу тока, при котором зуб реагирует на процедуру. В исследованиях используются современные зарубежные и отечественные аппараты, позволяющие с высокой точностью произвести диагностику.
Из отечественных приборов используются модели: ЭОМ-1 и 3, ОД-2, ИВН-01, Analytic. ОД-2М является модернизированным устройством, которое дает возможность использовать как переменный, так и постоянный ток. Врачу неудобно работать с ЭОМ-3 самостоятельно, поэтому требуется помощь ассистента.
Диагностика в стоматологии проводится для выявления патологических изменений тканей. Конкуренцию ей составляет рентгенография и проверка состояния зубов с помощью лазера, но первый способ не всегда обладает должным эффектом, а трансиллюминация применима исключительно на передних зубах. Оба метода помогают обнаружить проблему, а электроодонтодиагностика дает информацию о ее характере.
Для получения результатов сначала пациент делает снимок – это помогает врачу предположить, какие области требуется исследовать. Малоинформативна диагностика ЭОД в случаях:
- невралгии тройничного нерва;
- остеомиелита челюсти;
- неврита лицевого нерва;
- при переломе нижней челюсти, если обломки сместились.
На протяжении одного исследования нежелательно проверять больше 3-4 зубов подряд, пораженных пульпитом, глубоким кариесом. Организм адаптируется к действию тока, и развиваются тормозные процессы в продолговатом мозге. Чувствительность ротовой полости возвращается в норму примерно через 60 минут.
Для исключения перекрестного инфицирования загубник и активный электрод стерилизуются и дезинфицируются перед приемом каждого пациента. Другие поверхности требуется подвергать регулярной дезинфекции, но стерилизация не требуется. В приборе заряжают аккумулятор или подключают его к сети. Врач выбирает угол крепления активного электрода и вставляет в нужное гнездо на блоке управления, затем производится включение и настройка аппарата. Провода прибора желательно не перекручивать.
Электроодонтометрия
Электроодонтометрия (ЭОМ) – это метод диагностического анализа, позволяющий дать оценку состоянию пульпы зуба через проведение электрического тока. Применение данного метода является безопасным для пациентов разных возрастов с противопоказаниями к проведению рентгена и КТ. От функционального и морфологического состояния пульпы, ее нервные окончания имеют различную степень возбудимости. При воздействии электрического тока, пациент может почувствовать легкие болевые ощущения в виде покалывания или жжения. Уменьшение чувствительности нервной ткани может свидетельствовать о том, что происходят патологические изменения. Цель исследования – определение возможности вылечить зуб.
Электроодонтодиагностика в современной стоматологии
Электроодонтодиагностика (ЭОД) – метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через нее электрического тока. Процесс исследования электровозбудимости зубов называют электроодонтометрией (ЭОМ). Ток, генерируемый аппаратами для ЭОД и используемый для ЭОМ, называется диагностическим током. Следует подчеркнуть, что ЭОД дает представление не столько о состоянии самой пульпы зуба, сколько характеризует целостность и функциональность ее чувствительного нервного аппарата. Как известно, при различных патологических процессах в твердых тканях и пульпе зуба изменяются не только гистологическое строение и гемодинамические процессы в пульпе, но и происходят дистрофические процессы в нервных рецепторах, что проявляется изменением их электровозбудимости. В то же время, нужно помнить, что изменение показателей ЭОМ может происходить при различных патологических состояниях околозубных тканей и чувствительных нервов челюстно-лицевой области.
В норме пульпа зуба реагирует на проходящий через нее электрический ток незначительными болевыми ощущениями, чувством покалывания, ощущением легкого толчка, слабого удара током и т.п. Высокая чувствительность пульпы к действию раздражителей объясняется большим количеством сенсорных нервных окончаний, расположенных в субодонтобластическом нервном сплетении Рашкова, одонтобластическом слое, предентине.
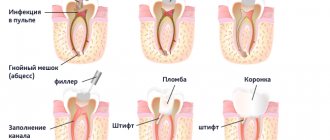
Кариес зуба, по мере прогрессирования процесса и углубления кариозной полости, вызывает развитие в пульпе изменений, приводящих к снижению чувствительности нервных рецепторов: отложение заместительного дентина, изменения в слое одонтобластов, начальные дистрофические процессы в нервных элементах. Перечисленные явления могут постепенно приводить к незначительному снижению показателей ЭОМ.
Острые формы пульпита сопровождаются выраженным болевым синдромом, однако показатели ЭОМ, как правило, снижаются незначительно, а иногда остаются на уровне физиологической нормы. Это связано с тем, что на чувствительность нервных рецепторов влияют, в первую очередь, длительность патологического процесса и степень дистрофических изменений в пульпе зуба, а не выраженность воспалительных явлений. Как известно, при острых формах пульпита значительных дистрофических процессов в нервных элементах пульпы из-за скоротечности процесса не происходит. В то же время, значительное снижение электровозбудимости пульпы и отсутствие положительной динамики показателей ЭОМ в процессе проводимой терапии (например, при биологическом методе лечения) свидетельствуют о необратимости патологического процесса и неэффективности проводимых лечебных мероприятий, что является показанием к применению экстирпационных методов лечения.
Хронические формы пульпита протекают с необратимой атрофией клеточных элементов пульпы, замещением ее грубоволокнистой соединительной тканью, прогрессирующими дистрофическими изменениями в нервных волокнах, изменением порога возбудимости нервных рецепторов пульпы. Это приводит к значительному, в 5–6 раз, повышению показателей ЭОМ по сравнению с физиологической нормой. Еще более выражено снижение электровозбудимости пульпы при гибели ее коронковой части – хроническом гангренозном пульпите. Следует подчеркнуть, что при обострениях хронических форм пульпита показатели ЭОМ не изменяются, оставаясь на уровне, соответствующем степени дистрофических изменений нервного аппарата пульпы. ЭОМ также позволяет получить ценную диагностическую информацию при «остаточных» пульпитах.
Периодонтиты характеризуются тотальным некрозом пульпы зуба. На раздражение электрическим током в этом случае реагируют уже́ чувствительные нервные окончания периодонта. Значения диагностического тока существенно возрастают – обычно более чем в 10 раз по сравнению с физиологической нормой. Зачастую изменяются и субъективные ощущения пациентов при проведении ЭОМ – преобладают тактильные ощущения: удар, толчок и т.д. В ряде случаев реакция на диагностический ток вообще отсутствует.
Некариозные поражения твердых тканей зубов, если в пульпе отсутствуют вторичные воспалительно-дистрофические процессы, сопровождаются лишь незначительными изменениями электровозбудимости. При патологической истираемости твердых тканей зубов, даже при значительной потере эмали и дентина (III степень по Bracco) показатели ЭОМ увеличиваются лишь в 1,5–2 раза, а на начальных стадиях заболевания остаются в пределах нормы, что является свидетельством отсутствия серьезных патологических процессов в пульпе и связано в основном с изменением электропроводности твердых тканей. При клиновидных дефектах зубов показатели ЭОМ увеличиваются в 2–3 раза по сравнению с нормой, что вполне объяснимо с точки зрения динамики и выраженности дистрофических процессов, происходящих в пульпе зуба при данной форме патологии. При гиперестезии твердых тканей зубов электровозбудимость пульпы либо находится в пределах физиологической нормы, либо, при тяжелых формах данной патологии, слегка повышается.
Заболевания пародонта могут сопровождаться вторичными дистрофическими процессами в пульпе зуба. При этом не отмечено однонаправленной тенденции изменения показателей ЭОМ: электровозбудимость пульпы зубов у данной категории больных может быть как повышенной, так и пониженной либо находиться в пределах физиологической нормы. В связи с этим у пародонтологических больных ЭОД имеет относительно невысокую диагностическую ценность и используется лишь для выявления возможных осложнений, например ретроградного пульпита.
Травматические, воспалительные и онкологические процессы челюстно-лицевой области достаточно часто протекают с поражением нервов, обеспечивающих чувствительную иннервацию. При этом могут изменяться показатели ЭОМ одного или нескольких соседних зубов. Наиболее характерны такие проявления для травматических повреждений зубов и челюстей, разлитых воспалительных процессов (гайморит, остеомиелит челюсти), опухолей, неврита ветвей тройничного нерва, побочных эффектов лучевой терапии заболеваний челюстно-лицевой области. В то же время отмечено, что при болевых синдромах центрального генеза, например при невралгии тройничного нерва, изменения электровозбудимости рецепторов пульпы зубов не происходит, что является важным диагностическим критерием.
Ортодонтическое лечение сопряжено с довольно большими нефизиологичными силами, действующими на зубы в течение длительного времени. Считается, что снижение электровозбудимости зуба в процессе активной стадии ортодонтического лечения свидетельст вует о чрезмерности нагрузки, опасности развития дистрофических изменений в пульпе зуба, вплоть до ее гибели.
Временные (молочные) зубы исследовать с применением ЭОМ не рекомендуется. Это связано, в первую очередь, с проблематичностью адекватного контакта врача с пациентом детского возраста, сложностью получения достоверной «обратной связи» при проведении измерений и, как следствие, низкой степенью достоверности получаемых результатов.
Зубы, находящиеся в стадии формирования корней, в силу особенностей строения и развития сенсорного аппарата пульпы, также представляют значительную проблему для ЭОМ-исследования. В начальный период прорезывания зуба электровозбудимость отсутствует или резко понижена. По мере развития зуба электровозбудимость повышается и достигает нормы лишь к моменту полного формирования корней. В связи с этим у данной категории пациентов за физиологическую норму принимают показатели электровозбудимости зубов, находящихся на той же стадии формирования корней, что и у исследуемого зуба. Имеются также данные, что описанная выше закономерность изменения показателей ЭОМ позволяет проследить за динамикой развития зуба с момента его прорезывания до полного формирования корней.
Одним из наиболее современных, функциональных, эргономичных и информативных приборов для проведения ЭОД, по нашему мнению, является аппарат PulpEst (ПульпЭст), разработанный и изготовленный компанией Geosoft-Dent. Этот аппарат генерирует импульсный диагностический ток, имеющий следующие характеристики: частота – 3 имп./с; амплитуда – от 0 до 180 В.
ЭОД является одним из наиболее достоверных клинических методов исследования, позволяющих врачу-стоматологу получать важную диагностическую информацию о состоянии пульпы зуба при отсутствии выраженной клинической и рентгенологической симптоматики, отслеживать динамику патологического процесса, оценивать эффективность проводимого лечения. Несомненно также и то, что значение этого метода часто переоценивается, что приводит к досадным диагностическим ошибкам.
Особенно ярко это проявляется, когда конкретные цифровые значения ЭОМ жестко ассоциируются с конкретными стоматологическими диагнозами. При компетентном и научно обоснованном подходе в сочетании с технологически правильным выполнением и адекватным материально-техническим обеспечением ЭОД-исследование может занять достойное место в стоматологической практике, став неоценимым подспорьем в сложных клинических ситуациях.
Когда необходимо проведение электроодонтометрического исследования?
Электроодонтометрия в стоматологии назначается при следующих случаях:
- дифференциальная диагностика глубины кариеса;
- диагностика пульпита;
- выявление новообразований на корнях зуба;
- получение травмы челюстно-лицевого отдела;
- воспалительный процесс гайморового синуса;
- воспалительное деструктивное заболевание кости;
- хроническая очаговая или гематогенная анаэробная инфекция;
- опухоли челюстей различного происхождения;
- воспаление и поражение периферических нервов;
- лучевое поражение тканей;
- лечение с помощью ортодонтических аппаратов.
Причины получения неверных результатов
Когда используется ЭОД в стоматологии, показатели не всегда могут получиться правильными. Ложноположительные реакции возможны, если:
- Имеет место контакт электрода с металлической частью, например, мостом или пломбой.
- Если пациенту не объяснили подробно, чего ожидать и как действовать, то он может поднять руку преждевременно.
- Плохо обработан некроз пульпы.
- Не проведена хорошая изоляция от слюны.
В некоторых случаях возможно получение ложноотрицательных результатов:
- Пациент перед проведением процедуры употреблял алкогольные напитки, успокоительные пили обезболивающие препараты.
- Во время подготовки медсестра плохо наладила контакт электрода с эмалью зуба.
- Пациент недавно перенес травму зуба.
- Прибор не включен в сеть или батарейки сели.
- Зуб прорезался недавно, и не совсем сформировалась верхушка.
- Неполный некроз пульпы.
- Электрическая цепь обрывается, потому что врач работает в резиновых перчатках.
Процедура электроондометрической диагностики
Перед процедурой врач должен объяснить пациенту суть метода и цель его использования, предупредить о возможных неприятных ощущениях и описать технику выполнения. Пациент должен понимать, какие действия ему необходимо выполнить при наступлении болевого сигнала. Важным условием использование аппарата является его дезинфекция и стерилизация.
Этапы электроондометрии:
- Предварительное очищение зубов от налета и камней для получения более точного результата.
- Крепление к пациенту нейтрального электрода. Он может иметь вид детали шланга дыхательного аппарата для подводного плавания. Электрод не касается анализируемого участка.
- Просушивание зуба ватными тампонами и обособление его от выделений слюны салфетками или марлей.
- Нанесение геля-проводника на активный электрод для лучшего контакта с зубной эмалью. В качестве проводника может выступать колпачок, который необходимо предварительно смочить.
- Установка электрода на чувствительные зубы и включение подачи тока. Ведение контроля со стороны врача, чтобы не случилось соприкосновения слизистой с активным электродом.
- При возникновении болевых ощущений, пациент подает стоматологу сигнал рукой. В этот момент подача тока прекращается, происходит фиксация полученного результата.
- Повторение процедуры для наиболее точного получения данных.
Диагностика кариеса у детей
Female Dentist, vector illustration
Стоматолог может назначить любой метод диагностики кариеса зубов для ребенка. Но в последнее время в частных клиниках отдают предпочтение специальному аппарату «Диагнодент».
Прибор представляет собой два небольших дисплея с пультом управления. Суть работы прибора заключается в том, что лазерные лучи отражаются от здоровых и больных зубов по-разному. Любое отклонение от нормы фиксируется аппаратом, и врач делает выводы о наличии и степени развития заболевания.
Преимущества диагностики этим аппаратом нельзя переоценить:
- Кариес обнаруживается на ранней стадии развития, при этом прибор показывает даже минимальные поражения эмали.
- Кариес видно на соприкасающихся участках зубов, а также в корне зуба и под пломбами.
- Диагностика на аппарате абсолютно безвредна и безболезненна. Именно поэтому её рекомендует детям и беременным женщинам.
Профилактика кариеса
Регулярное посещение стоматологического кабинета поможет избежать многих проблем с зубами. Но кроме этого не стоит забывать и о профилактических мерах. В первую очередь профилактика кариеса заключается в укреплении минералами зубной эмали.
Чтобы зубная эмаль была крепкой и здоровой нужно следить за рационом питания и пить витамины. Употреблять в пищу нужно те продукты, которые приносят пользу организму в целом и зубам в частности. При этом нужно избегать вредных продуктов. Кроме того следить за гигиеной рта и использовать специальные зубные пасты с целым комплексом минеральных веществ и микроэлементов.
За и против применения техники создания апикальной проходимости («Patency»)
Аргументы в пользу cоздания апикальной проходимости («Patency»)
Если не проталкивать за верхушку значительное количество инфицированного дентина, то, конечно, можно получить положительный эффект, поскольку такая техника:
- Обеспечивает значительно более точные показатели измерений длины корневого канала при помощи апекслокаторов.
- Вероятно, дает возможность провести более качественную дезинфекцию в периапикальной области (это утверждение пока остается под сомнением).
Окончательно еще не решен следующий вопрос. Можно ли за счет осторожного «открытия» апикального отверстия и «оставления его открытым» на период действия медикаментозной повязки в корневом канале ускорить процесс заживления тканей, а также улучшить действие медикаментозной повязки на ткани периапикальной области (при условии наличия герметичной временной пломбы в корональной области)? Тогда возможно (!), что при дальнейшем постоянном пломбировании корневого канала пломба будет более плотно прилегать в апикальной области, поскольку уменьшится вероятность апикального микроподтекания («Leakage»). Все эти предположения в настоящее время пока только теоретические. Серьезных исследований в данной области (пока) не проводилось.
Контраргументы
Эту процедуру можно сравнить с хождением по стальному тросу над пропастью (скорее всего, больше (?) или все же, может быть, меньше бактерий проникнет в периапикальную область). Проф. Хюльсман считает, что при лечении зубов с жизнеспособной пульпой (витальной экстирпации) такая техника «апикальной проходимости» скорее даже может принести вред. Зубам с жизнеспособной пульпой свойственна «естественная апикальная проходимость» («Patency»). «Живой» зуб всегда (!) по физиологическим причинам имеет в значительной мере открытое апикальное отверстие. Проф. Хюльсман подчеркнул, что технику создания апикальной проходимости («Patency») имеет смысл применять только при лечении зубов с нежизнеспособной (авитальной) пульпой и при наличии на исходной рентгенограмме изменений в области апикального пародонта.
Преимущества повсеместного выведения инструментов за верхушку корня в настоящее время пока скорее похожи на теоретические умозаключения. В завершение своего доклада проф. Хюльсман задал следующий вопрос: «Целесообразно ли применять эту технику?». В настоящее время пока не совсем ясно, но эта тема служит предметом очень жарких споров среди немецких специалистов в области эндодонтии. Дискуссии в завершение конференции Немецкого общества сертифицированных стоматологов-эндодонтистов (VDZE) это подтвердили.
Дискуссии
Первый выступивший в ходе дискуссии врач-стоматолог отметил, что многие преподаватели немецких университетов, как и прежде, весьма критично относятся к преднамеренному выведению инструментов за верхушечное отверстие. Проф. Хюльсман с ним согласился, а также отметил, что целью такого выведения за верхушку часто является только лишь достижение «проходимости» корневого канала в течение его разработки и не более… За апикальным сужением, как и прежде было принято, ничего не препарируется. Это относится также к случаям с протяженными изменениями в области апикального пародонта…
Другой выступивший врач-стоматолог, напротив, предложил при помощи ирригационных растворов, а точнее растворов гипохлорита натрия, проникать далеко в периапикальную область (!). По его мнению, весьма желательно эту периапикальную область осторожно «пропитать» раствором гипохлорита натрия, чтобы уничтожить бактерии.
Врач-стоматолог из г. Бад Гомбурга д-р Оливер Понтиус (Oliver Pontius) затем к этому добавил, что очистка в апикальной области все же проводится эффективнее после применения техники апикальной проходимости («Patency»). В результате таких манипуляций становятся, по крайней мере, немного доступнее разветвления корневого канала в области «апикальной дельты» со всеми сложностями их анатомического строения. Оливер Понтиус считает это еще одним дополнительным преимуществом применения «Patency», помимо получения более точных результатов при электрометрии. По всей вероятности, д-р Понтиус относится к сторонникам новой техники создания апикальной проходимости.
Проф. Хюльсман отметил после выступления д-ра Понтиуса, что при измерении рабочей длины корневого канала при помощи электронных приборов, несмотря на применение техники создания апикальной проходимости, все равно могут отмечаться отклонения в результатах (приблизительно на 0,5 мм). Аргумент относительно более качественной очистки корневого канала в апикальной области проф. Хюльсман поставил под сомнение. Он считает, что предотвратить возникновение «блокады» в апикальной области корневого канала слишком большим скоплением дентинных опилок и остатков тканей пульпы можно при помощи хороших мануальных навыков и техники. Этого можно достичь за счет частой смены инструментов или их очистки, а также многократных и обильных промываний корневого канала ирригационными растворами.
Качественная и тщательная механическая обработка корневых каналов, а также ирригации только в пределах корневого канала (т. е. до апикального сужения) как (старое) решение проблемы? На это д-р Понтиус ответил, что он все же считает, что техника применения экстремальной механической обработки корневых каналов (как раньше…) с использованием инструментов очень большого диаметра (ISO 100 и более) себя уже изжила. В настоящее время больше не имеет смысла ее применять.