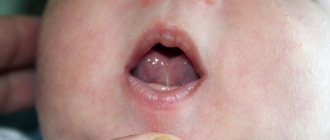
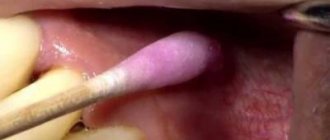
Эластичные складки слизистой оболочки ротовой полости, соединяющие губы с челюстью, называются уздечками. Таких перемычек две – нижняя и верхняя. Третья уздечка находится под языком, соединяя его с дном полости рта.
В норме, складки слизистой оболочки полости рта не мешают говорить и пережевывать пищу. Но существует ряд патологий, связанных с их строением, которые сопровождаются дискомфортом и могут привести к нарушению дикции и прикуса. При аномальном строении уздечки верхней губы у ребенка или взрослого человека проводится ее подрезание.
В каком возрасте оптимальнее всего проводить операцию?
Подрезание уздечки верхней губы – относительно легкая операция, но оптимальный возраст для ее проведения, по мнению большинства врачей, 5–7 лет, когда начинают прорезаться постоянные резцы. Если провести процедуру в этот период, то можно избежать образования диастемы и дальнейших манипуляций по коррекции прикуса у ортодонта. Но по показаниям пластику не поздно проводить и в подростковом возрасте, и даже у взрослых.
«Водила ребенка на эту операцию. Сыну тогда было 8 лет. Он уже все понимал, что ему говорили, и при этом очень сильно боялся. Перед операцией минут 15 сидели и успокаивались в кабинете врача. Хочу сказать, что здесь очень важен психологический настрой ребенка. О самой операции: больно не было, сын не плакал. А вот после того, как начала отходить анестезия, жаловался, что болит десна, но эту проблему решили сиропчиком Нурофена. Уже на 4–5 день следа от ранки почти не было видно, хотя делали скальпелем. Но у детей все быстро заживает».
Лада, отзыв со стоматологического портала gidpozubam.ru
Операцию лучше проводить в возрасте 5-7 лет
Подрезание уздечки губы у детей
Оптимальный период для проведения пластики – 3-6 месяцев. Необходимость коррекции уздечки выявляет врач. «Приросшая» или толстая складка у грудничков не всегда является патологией, поэтому её удаление или рассечение должно иметь чёткие медицинские показания:
- чрезмерная жёсткость уздечки, которая не сможет самостоятельно корректироваться (растягиваться);
- нарушение функции сосания.
Обратить внимание на тяжи верхней и нижней губы нужно в шестилетнем возрасте. В это время происходит формирование постоянных резцов и моляров – важнейших «механизмов» человеческого организма. Они участвуют в работе пищеварительного тракта, являются опорой для лицевых мышц. К тому же, в период с 6 до 9 лет вырабатываются устойчивые речевые навыки, исправить которые впоследствии довольно сложно.
Операция, проведённая вовремя, даёт ряд преимуществ:
- освобождённое пространство быстро и, что самое важное – самостоятельно, закрывается новыми зубками;
- для коррекции зубного ряда не придётся прибегать к ортодонтическому лечению.
Виды и технологии проведения пластики верхней уздечки
Перед процедурой важно провести полную санацию полости рта, вылечить больные зубы и купировать острые воспалительные процессы, удалить бактериальный налет – все это источники инфекции, которые впоследствии могут спровоцировать послеоперационные осложнения. Также перед операцией обязательно нужно поесть, так как голод может ухудшать свертываемость крови.
Существует несколько техник проведения процедуры. Какую из них применить, решает врач в зависимости от возраста пациента, особенностей расположения и прикрепления уздечки. Перечислим все существующие на сегодняшний день технологии:
- френотомия, или френулотомия: предполагает поперечное рассечение уздечки в том случае, если она очень узкая и тонкая. Это так называемая малая операция, которая считается наименее травматичной. Цель манипуляции – ослабление натяжения связки. Процедура может проводиться у новорожденных, а также детей постарше,
- френэктотомия: это более сложная операция, во время которой проводится подрезание уздечки верхней губы и удаление части тканей, находящихся в промежутке между центральными резцами. Процедуру выполняют, если уздечка толстая, как часто бывает у подростков и взрослых пациентов,
- френулопластика: врач открепляет связку и перемещает ее в ту область, где она должна находиться.
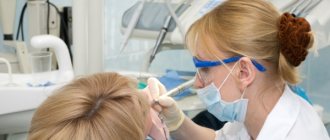
Операция проводится под местным наркозом
Каждая из перечисленных операций проводится амбулаторно, под местной анестезией. Традиционно – с помощью скальпеля. После врач накладывает саморассасывающиеся швы и отправляет пациента домой. Все длится около 10–15 минут. Далее пациент получает четкие рекомендации, как вести себя в реабилитационный период. Через 1 и через 3 дня после операции нужно посетить врача еще раз для проведения контрольных осмотров.
Сегодня пластика верхней уздечки может проводиться с помощью лазера, что позволяет осуществить процедуру быстро, без боли и крови, продезинфицировать прооперированные ткани. Также это позволяет снизить вероятность развития послеоперационных осложнений (отеки, боли, воспалительные процессы, рубцы). Большое преимущество и в том, что при применении лазерного оборудования отсутствует необходимость накладывать швы.
Лазерное подрезание уздечки является наименее травматическим
Реабилитационный период занимает около 10–14 дней. В это время пациенту не рекомендуется есть пищу, которая может раздражать прооперированные ткани (холодное, острое, горячее, твердое). Необходимо также полоскать рот антисептиком и делать аппликации с ранозаживляющими мазями (например, «Солкосерилом»).
Notice
: Undefined variable: post_id in
/home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php
on line
45Notice
: Undefined variable: full in
/home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php
on line
46
Оцените статью:
(3 оценок, среднее: 5,00 из 5)
профилактика
- Алимирзоев Ф.А. Зубочелюстные аномалии детского возраста и их диагностика // Достижения вузовской науки. – 2014.
Консультирующий специалист
Гераскина Инна Игоревна
Рейтинг врача: 9 из 10 (2) Специализация: Стоматолог-терапевт, ортодонт Стаж: 11 лет
Лечение народными методами
Часто в качестве вспомогательной терапии используются средства нетрадиционной медицины.
Наибольшим терапевтическим эффектом обладают:
- Шалфей.
Используется для приготовления отвара. Для этого 30 г сырья измельчается, заливается 0,5 л кипятка и проваривается на медленном огне в течение 10 мин. После дать настояться до полного остывания, отфильтровать и использовать для орошения ротовой полости и примочек на шишку.
- Морская соль. На ее основе готовят антисептические растворы для полоскания ротовой полости. На 0,25 мл теплой воды 1 ч. л. соли.
- Прополис. Может использоваться при приготовлении раствора для полоскания полости рта. Также на его основе изготавливают мази, улучшающие питание и регенерацию тканей, приостанавливая рост патогенной микрофлоры. Для этого смешивается в равном количестве дробленный прополис и сливочное масло.
- Календула. На ее основе изготавливает тинктура, которая впоследствии применяется в качестве средства для примочек либо орошения полости рта.
- Масло чайного дерева. Используется для приготовления компрессов на шишку, которые выдерживаются на протяжении ночи. Для этого смешивается 0,5 ч. л. масла с 1 ч. л майского меда.
Комментарии
Какой врач может выдать направление на эту операцию?
Марина (14.06.2020 в 19:28) Ответить на комментарий
- Получить направление можно после осмотра у стоматолога или пародонтолога, ортодонта, логопеда, неонатолога (для новорожденных). Саму же операцию проводит стоматолог-хирург.
Редакция портала UltraSmile.ru (17.06.2020 в 09:07) Ответить на комментарий
Напишите свой комментарий Отменить ответ
Возможные осложнения
Самый сложное в послеоперационный период – это спокойное заживление тканей. В отличие от других органов, половой член не может оставаться неподвижным по волевому усилию человека. Достаточно незначительной эрекции, чтобы нарушить целостность швов и вызвать их расхождение. Кроме того, в органе сконцентрирован наибольший процент чувствительных рецепторов, по сравнению с другими участками тела. С учетом всей этой специфики можно выделить следующие осложнения послеоперационного периода:
- болевой синдром – выражен из-за высокой рецепторной чувствительности органа (купируют анальгетиками);
- расхождение швов и кровотечения – требуют регулярного контроля у врача-специалиста;
- отек полового члена;
- инфекции и воспалительные процессы – предупреждают с помощью антибактериальной терапии;
- рубцевание швов;
- плохая внешняя эстетика.
Пародонтоз
Пародонтоз – дистрофический процесс, распространяющийся на все структуры пародонта. Его отличительной чертой является отсутствие воспалительных явлений на десневом крае и пародонтологических карманов. Течение пародонтоза всегда хроническое.
По степени тяжести выделяют:
- а) легкая – обнажение корней зубов до 4 мм;
- б) средняя – 4-6 мм;
- в) тяжелая – более 6 мм.
Распространенность при пародонтозе – генерализованная.
Лоскутная операция – пародонтологическая операция сущность, которой заключается в выкраивании и откидывании слизисто-надкостничного лоскута с последующей тщательной обработкой поверхностей корней зубов, костных карманов и внутренней части лоскута
Преимуществами этой операции являются полное удаление патологически изменённых тканей под полноценным визуальным контролем.
Этапы операции:
- выкраивается и откидывается слизисто-надкостничный лоскут,
- удаляются поддесневые зубные отложения и грануляционная ткань при помощи ультразвукового наконечника и кюрет,
- антисептическая и антибактериальная обработка тканей пародонта,
- при необходимости внедрение костной ткани,
- затем лоскут укладывается на место и фиксируется швами.
- Далее следует наложение заживляющей повязки.
- Через неделю происходит снятие швов.
Кюретаж – это удаление патологических тканей вокруг зуба (надденевого и поддесневого камня и грануляций) Различают закрытый и открытый кюретаж. Суть данных манипуляций заключается в чистке пародонтальных карманов с использованием специальных инструментов – кюрет.
При этом происходит удаление механическим способом патологических тканей, (с постоянным орошением операционного поля антисептическими жидкостями) являющихся раздражителями, поддерживающих воспаление.
Важно осознавать, что если не удалять патологические ткани, то процесс из-за наличия того самого раздражителя, будет усугубляться. В конечном итоге, это приведёт к потере зуба, который, кстати говоря, может быть абсолютно здоровым.
Шинирование зубов – это манипуляция, направленная на объединение подвижных зубов в единый блок, так называемую «шину». Шинирование чаще всего проводят в области резцов нижней челюсти, т.к. именно они страдают в больше степени при генерализованном процессе пародонтита или пародонтоза. Для этого на внутренней поверхности зубов, подвергающихся шинированию, клеится на композитный материал специальная проволока или ортодонтический ретейнер.
До постановки шины необходимо провести профессиональную гигиену полости рта — снять камни, налёт и тщательно заполировать поверхности зубов.
Пластика десны – это операции по коррекции изменения внешнего вида десневого края, в виде её чрезмерного разрастания, либо наоборот — рецессии (уменьшение объёма десны, сопровождающееся оголением корня зуба). Пластика десны чаще производится для достижения максимального эстетического эффекта. Например, в ортопедической стоматологии для увеличения клинической высоты коронки, при формировании идеальной улыбки. Также после лоскутной операций, имплантации, хирургического лечения гипертрофического гингивита и т.д.
Рецессии – уменьшение объёма десны, сопровождающееся оголением части корня. Рецессии могут быть локализованные или генерализованные.
Рецессии, возникающие из-за:
- особенностей строения челюстной кости – когда зубы имеют массивный корень, а кость в этой области истончена.
- негативной микробной флоры – наличие наддесневых и поддесневых зубных отложений. Чтобы избежать этого, необходимо проводить процедуру профессиональной гигиены полости рта как минимум 2 раза в год.
- хронической травмы десневого края. Это возникает чаще из-за неправильной чистки зубов (неправильные движения щёткой, использование щёток с жесткой щетиной, часто, применение электрических щёток).
- вредные привычки – использование зубочисток, спичек для чистки контактных поверхностей зубов, кусание карандашей и других предметов.
- внешняя травма зубов в виде вывихов сопровождающихся сколом края лунки.
- ортодонтическая патология.
При рецессиях пациенты в основном жалуются на эстетический дефект и также на повышенную чувствительность зубов. Решить проблему рецессий возможно ортодонтическим путём (если причиной возникновения рецессий является ортодонтическая патология), либо хирургическим.
К хирургическим методам лечения рецессия относятся различные виды пластики:
- Перемещение лоскута на ножке
- Перемещение свободного лоскута, при этом аутотрансплантат чаще всего берут с нёба.
- Перемещение десневого трапециевидного лоскута коронарно на область дефекта.
После хирургического воздействия наступает период заживления и уже меньше чем через месяц, пациент видит результат.