Из чего состоит пульпа зуба?
Анатомическое строение пульпы зуба
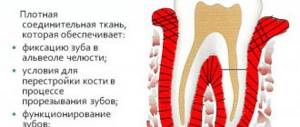
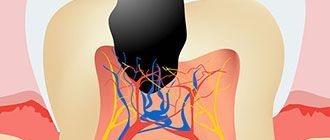
С точки зрения анатомии ткань делится на две зоны. Коронковая зубная мякоть имеет рыхлую структуру и участвует в дентиногенезе, все слои пульпы зуба в этой части пронизаны обширной сетью капилляров и нервных клеток. Корневая пульпа зуба более плотная, поскольку не содержит большого количества клеточных элементов, зато насыщена коллагеновыми волокнами. Через апикальное отверстие каналы сообщаются с тканями пародонта и позволяют минералам и питательным веществам поступать к стенкам зуба.
Пульпа и дентин зуба образуют прочный комплекс — твердая ткань оберегает зубную мякоть от внешних раздражителей, а та, в свою очередь, помогает образованию дентина.
Пульпа переднего зуба плавно переходит от коронковой к корневой части, зубная мякоть моляров имеет четкие границы — устья дентальных каналов.
Гистологическое строение пульпы зуба
В пульпе находится большое количество различных элементов:
- Волокна эластина и коллагена снабжают орган гиалуроновой кислотой, уменьшая восприимчивость к токсинам и бактериям.
- Одонтобласты и звездчатые клетки отвечают за регенерацию пульпы зуба.
- Лейкоциты, лимфоциты и фибропласты поддерживают жизнедеятельность эпителия и организуют связь между клетками.
- Разветвленная сеть нервных отростков образует сплетение Рашкова и провоцирует возникновение болевой чувствительности при действии раздражителей — иннервация пульпы зуба происходит за счет тройничного нерва.
- Сосуды и капилляры обеспечивают кровоснабжение пульпы зуба, необходимое для питания тканей.
Состав пульпы зуба
Ткань на 74 % состоит из воды, оставшаяся часть — органические и неорганические слои. Клетки пульпы включают белковые соединения, кислоты, липиды, глюкозу и различные ферменты, что позволяет эпителию активно потреблять и перерабатывать кислород.
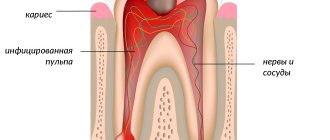
Многие ошибочно полагают, что пульпа — это нерв. Мнение неверно, поскольку кроме нервных сплетений ткань содержит кровеносные сосуды и коллагеновые волокна. |
Иннервация пульпы –
Общим чувствительным или афферентным нервом для зубов верхней и нижней челюсти являются II и III ветви тройничного нерва (т.е. верхнечелюстной нерв и нижнечелюстной нерв). В свою очередь от них отходят нервы, которые образуют сплетения – верхнее зубное сплетение на верхней челюсти и нижнее зубное сплетение на нижней челюсти. В свою очередь от этих сплетений ответвляются пучки миелиновых нервных волокон, которые проникают в полость зуба вместе с сосудами – через апикальные отверстия на верхушках корней. И, соответственно, образуя там сосудистно-нервный пучок (пульпу зуба).
Нервные волокна образуют субодонтобластическое нервное сплетение, которое расположено под слоем одонтобластов (его еще называют сплетением Рашкова). От этого сплетения отходят безмиелиновые нервные волокна, которые направляются к периферическим областям пульпы, где они как бы оплетают одонтобласты, образуя между одонтобластами и предентином – так называемое «надодонтобластическое сплетение». Часть нервных волокон оканчивается в этом сплетении, но оставшаяся их часть – проникает в дентинные трубочки.
Возрастные изменения пульпы зуба
Пульпа временных и постоянных зубов имеет схожую структуру и лишь со временем истончается. До формирования корней пульпа молочного зуба сосредоточена в коронковой части. Позже ткань начинает распространяться в дентальные каналы через апикальное отверстие и разрастаться в широкую сеть. Пульпа зуба у ребенка отличается массивной и плотной структурой, а также большим размером волокон.
Развитие пульпы зуба продолжается всю жизнь, но с возрастом процессы регенерации замедляются: количество активных клеток уменьшается, что приводит к хрупкости сосудов, недостаточному питанию тканей, зуб страдает от атрофии одонтобластов, то есть от невозможности образования дентина. Описанные изменения касаются пожилых людей.
Глава 1
ПУЛЬПА ЗУБА. АНАТОМИЧЕСКОЕ И ГИСТОЛОГИЧЕСКОЕ СТРОЕНИЕ, ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ
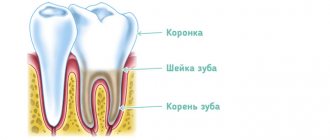
Пульпа, или мякоть зуба (pulpae dentis), представляет собой сложный соединительнотканный орган с разнообразными клеточными структурами, кровеносными сосудами, богата нервными волокнами и рецепторным аппаратом, которые в комплексе выполняют ее функции, обеспечивают жизнедеятельность зуба. Пульпа полностью заполняет полость зуба, постепенно переходя в участке верхушечного отверстия в ткань периодонта. Общие очертания пульпы определенной мерой повторяют форму и внешний рельеф зуба. Пульпа, которая содержится в полости коронки зуба, называется коронковой, в корневых каналах — корневой. Названия «коронковая пульпа» и «корневая пульпа» отражают не только анатомически распределительный характер, они имеют определенные отличия в зависимости от размещения, формы, структуры и функции этих анатомических образований. Особенно эти отличия между коронковой и корневой пульпой существенны в многокорневых зубах, где анатомически выраженная граница в виде устьев корневых каналов проявляется довольно четко, особенно при развитии в ней патологических процессов.
По морфологическому строению пульпа представлена рыхлой соединительной тканью, которая содержит много клеток, межклеточного вещества, кровеносных сосудов и нервных волокон. Ее особенность состоит в том, что наряду с клеточными элементами она содержит большое количество студенистого основного вещества. Волокна представлены коллагеновыми и ретикулярными (аргирофильными), эластические волокна в пульпе не выявлены. Основными клеточными элементами пульпы являются одонтобласты, фибробласты, малодифференцированные клетки (звездчатые, перициты), оседлые макрофагоциты и прочие. Эти клетки размещены в пульпе неравномерно, образуя при этом определенную закономерность. Условно это позволяет выделить в ней три слоя: слой одонтобластов, или периферический, субодонтобластический, или камбиальный, центральный. Каждый из них выполняет определенную физиологическую функцию или проявляет ту или иную реакцию при развитии различных процессов.
В периферическом слое
пульпы, что непосредственно прилежит к дентину, в несколько рядов размещаются одонтобласты. Это высокоспециализированные грушевидной формы клетки с тем ном, базофильной цитоплазмой. Каждая из этих клеток имеет дентинный отросток (волокно Томса), который проникает в дентинную трубочку и разветвляется в ней соответственно разветвлению последней. Тело клетки богатое на клеточные органеллы: хорошо развитый внутриклеточный сетчатый аппарат, пластинчатый комплекс, — аппарат Гольджи, многочисленные митохондрии, ядро содержит много хроматина и несколько ядрышек. По направлению к верхушке корня зуба величина клеток и количество рядов одонтобластов в периферическом слое пульпы уменьшаются.
Субодонтобластический слой
состоит из мелких малодифференцированных звездчатых клеток, от тела которых отходят многочисленные отростки, которые тесно переплетаются между собой. Клетки размещены непосредственно под одонтобластами, соединяются своим удлиненным телом и отростками с одонтобластами и заходят в промежутки между ними. Клетки этого слоя имеют способность при необходимости трансформироваться в одонтобласты.
Центральный слой
пульпы содержит клетки типа фибробластов, которые имеют веретенообразную форму. Для клеток пульпы типа фибробластов характерной функциональной особенностью является их дифференцировка в специфические клетки пульпы преодонтобласты и одонтобласты. Кроме фибробластов в этом слое есть большое количество оседлых макрофагоцитов (гистиоциты). Наличие этих ретикулоэндотелиальных клеток в пульпе обеспечивает ее защитную роль. Как в субодонтобластическом, так и в центральном слоях пульпы имеется большое количество адвентициальных клеток (перициты), расположенных по ходу сосудов. Эти клетки принадлежат к малодифференцированным клеточным элементам пульпы. Адвентициальные клетки при воспалении, прогрессирующе видоизменяясь, превращаются или в фибробласты, или в свободные макрофаги. Таким образом, с наличием в пульпе малодифференцированных клеточных элементов (звездчатые и адвентициальные клетки) связана способность пульпы к регенерации. Кроме клеточных элементов, в этом слое есть тонкие ретикулярные и коллагеновые волокна. Ретикулярные волокна преобладают в одонтобластическом и пододонтобластическом слоях, а коллагеновые — в центральном слое.
Кровоснабжение пульпы
Пульпа имеет довольно хорошо развитую систему кровоснабжения, анатомо-топографическое строение которой тесно связано с анатомо-топографическими особенностями полости зуба. Основной артериальный сосуд в сопровождении 1-2 вен и нескольких нервных ветвей проникает в пульпу через апикальное отверстие и, дойдя до устья коронковой пульпы, распадается на артериолы и образует густую сетку капилляров. В особенности густое сплетение мелких прекапиллярных сосудов и капилляров образовано в субодонтобластическом слое, откуда капилляры проникают к одонтобластам, оплетая их тела. Капилляры переходят в вены, которые имеют очень тонкие стенки и значительно больший диаметр, чем артерии. Вены следуют по основному ходу артерий и выходят через верхушечное отверстие корня. Между артериальными сосудами как корневой, так и коронковой пульпы есть многочисленные анастомозы, а в участке верхушки дельтовидные разветвления. Диаметр верхушечного отверстия больше диаметра сосудистого вокруг них как в поверхностных, так и в глубоких слоях пульпы. Они также выходят через верхушечное отверстие, впадают в большие лимфатические сосуды и в дальнейшем в глубокие лимфатические узлы.
Иннервация пульпы
Пульпа зуба верхних и нижних зубов иннервирована ветвями тройничного нерва и представляет собой высокочувствительную ткань. Пучки мякотных нервных волокон входят через апикальное отверстие корня, образуя вместе с кровеносными сосудами сосудисто-нервный пучок. В начале корневого канала нервный пучок почти не разветвлен, в дальнейшем он отдает от себя более тонкие веточки и отдельные нервные волокна, которые идут в различных направлениях на периферию пульпы, образуя здесь пододонтобластическое нервное сплетение — сплетение Рашкова. Оно имеет большое количество нервных окончаний, и наиболее выражено в участке рогов коронковой пульпы. Значительная часть нервных волокон из центрального слоя пульпы направляется через слой одонтобластов в предентин и дентин. Над слоем одонтобластов, на границе пульпы и дентина часть нервных волокон образует надодонтобластическое нервное сплетение, волокна которого разветвляются в основном веществе предентина. В пульпе описаны различные рецепторы: в виде разветвленных кустиков, кистей и прочее. По дентинным отросткам одонтобластов нервные волокна могут проникать приблизительно на глубину одной трети толщины дентина. Таким образом, пульпа имеет выраженную чувствительную иннервацию, что позволяет воспринимать ощущения не только из пульпы, но и из твердых тканей зуба.
Функции пульпы
Пульпа зуба выполняет ряд многообразных функций. Одной из самых важных для развития и жизнедеятельности зуба является дентинообразование. Непосредственно эту функцию обеспечивают высокодифференцированные клетки пульпы — одонтобласты. Резервом постоянного пополнения одонтобластов являются малодифференцированные клетки субодонтобластического слоя.
Пластическая функция пульпы наиболее активно и четко проявляется во время формирования зуба и продолжается после его прорезывания. При возникновении патологических изменений в твердых тканях зубов, например, кариеса, пульпа отвечает на них образованием вторичного иррегулярного (заместительного) дентина. Дентиногенез продолжается до тех пор, пока малодифференцированные клетки пульпы способны к дифференциации в одонтобласты. Под влиянием факторов, вызывающих развитие кариозного процесса, наряду с образованием вторичного иррегулярного дентина, наблюдаются перестроечные процессы в дентине, непосредственно прилегающему ко дну кариозной полости. Они сопровождаются активным поступлением минеральных солей по волокнам Томса в дентинные трубочки. В результате происходит облитерация, т.е. полное закрытие просвета некоторых групп дентинных трубочек. Это так называемый прозрачный, склерозированный дентин, отличающийся повышенной твердостью. Повышенное отложение солей извести при кариесе и повышенном стирании зубов можно рассматривать как реакцию зуба на действие различных вредных агентов, которая предохраняет пульпу от раздражения и проникновения в нее инфекции.
Важной для пульпы является трофическая функция, она обеспечивает питание дентина и поддерживает жизнедеятельность эмали зубов. Твердые ткани зуба получают питательные вещества с транссудатом из капилляров, по волокнам Томса, которые, разветвляясь и анастомозируя, образуют соконосную сетку. Через пульпу регулируются нейрогуморальные процессы во всех тканях зуба и их нарушение может привести к дистрофическим изменениям в дентине и эмали.
Клетки пульпы, в особенности одонтобласты, регулируют трофическую функцию и регенераторную способность дентина. Наличие в пульпе элементов ретикулоэндотелиальной ткани (оседлые макрофагоциты) повышает ее защитную барьерную функцию. Установлено, что клетки пульпы имеют высокую фагоцитарную способность, что препятствует проникновению микробов в периапикальные ткани и инактивирует их. Подтверждением этого факта является активное накопление клеток в участках, расположенных непосредственно у апикальных отверстий или на небольшом от них отдалении. С одной стороны, барьерная функция пульпы усиливается наличием в ней гиалуроновой кислоты, вяжущие свойства которой способствуют задержке бактерий, не обладающих гиалуронидазовыделительной способностью. С другой стороны, пульпа богата капиллярной сетью кровеносных и лимфатических сосудов, которые дают возможность оттока экссудата. Одной из особенностей пульпы зуба является высокая поглотительная способность клеток эндотелия сосудов, как один из резервных физиологических механизмов тканевой защиты, особенно при воспалении пульпы. Важную защитную роль играет также и богатая иннервации пульпы, ее рецепторный аппарат.
Пульпа зуба имеет значительный потенциал к регенерации как ткань сосудисто -соединительнотканного типа. Она содержит значительное количество малодифференцированных клеток, способных быстро трансформироваться н высокодифференцированные клетки защитного ряда и специфические одонтобласты. Не менее важную роль в этом процессе играет богатое кровоснабжение и иннервация пульпы, высокая активность обменных процессов в ней. Это приводит к тому, что даже при значительных травмах пульпа может оставаться жизнеспособной и образовывать рубец на месте травмы. Эти особенности строения и функции пульпы обеспечивают специфическую клиническую картину при воспалительных процессах в ней и лежат во главе выбора методов лечения.
Возрастная анатомия полости зуба и возрастные особенности пульпы
Пульпа зуба, начиная от зубного зачатка у ребенка и до глубокой старости, претерпевает совершенно закономерные изменения структуры в соответствии с возрастом человека.
В детском возрасте, когда корни еще не сформировались, вся пульпарная полость находится в коронке зуба и дна не имеет. Только с ростом корней коронковая часть полости начинает постепенно через отверстия (устья) каналов продолжаться в корни.
Особенностью пульпы молочных зубов является отчетливо выраженный рисунок рогов пульпы, значительно большие размеры полости зуба, чем в постоянных зубах, более широкие по отношению к коронке зуба каналы и апикальное отверстие. В молочных зубах более выражены разветвления корневой пульпы как в однокорневых, так и особенно в многокорневых зубах.
В молочных зубах пульпа массивнее как в коронковой, так и в корневой части, особенно у верхушки корня, где в это время имеется широкое верхушечное отверстие. Наличие широкого верхушечного отверстия в зубах детей должно учитываться клиницистами, так как этот фактор способствует проникновению в периодонт инфекции и некоторых лекарственных веществ.
В детских зубах наблюдаются добавочные корневые каналы, выходящие в периодонт не только в области верхушки, но и в середине и в области бифуркации корня зуба, которые содержат сосуды. В дальнейшем они запустевают, облитерируются.
С возрастом изменяется конфигурация полости зуба в связи с постоянным отложением на стенках пульпарной полости и корневых каналов новых слоев дентина. В детских зубах полость коронки зуба велика, каналы корней широкие. Полости зубов, в преклонном возрасте повторяя конфигурацию полости в молодом возрасте, отличаются меньшими размерами и более узкими каналами. Пульпа зубов у лиц молодого возраста представлена сочной, рыхлой тканью, богата молодыми малодифференцированными клетками, имеющимися во всех ее слоях; хорошо снабжена нервными волокнами, имеет развитую кровеносную и лимфатическую сеть.
Следовательно, анатомо-физиологические данные пульпы у лиц молодого возраста позволяют рассматривать ее как ткань богатую реактивными элементами, обладающую высокой жизнедеятельностью, огромными защитно-приспособительными механизмами.
С возрастом пульпа зуба подвергается изменениям, которые проявляются в уменьшении количества клеток, увеличении объема межклеточного вещества, часто подвергающегося склерозу. Малодифференцированные клетки сохраняются в пододонтобластическом слое и не определяются в центральном. Одонтобласты вакуолизируются, наблюдается сетчатая дистрофия слоя одонтобластов, а затем и всей ткани пульпы, вызванная тем, что в пожилом возрасте процессы изнашивания и гибели клеток не уравновешиваются процессами регенерации их.
В пульпе резко снижается уровень микроциркуляции и обменных процессов, понижается тонус и реактивность стенок сосудов, уменьшается их просвет, стенки сосудов склерозируются, развивается дегидратация пульпы. По ходу сосудов часто откладываются петрификаты. Все это ведет к снижению защитных и регенераторных свойств пульпы, что следует учитывать при выборе метода лечения различных форм пульпита.
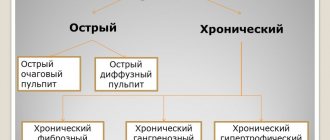
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ПУЛЬПИТА
Среди большого разнообразия стоматологических заболеваний воспаление пульпы зуба занимает от 14 до 25%. Несмотря на особенности строения, специфичность локализации и функции пульпы, процесс воспаления в ней следует рассматривать с позиций, соответствующих общим патофизиологическим и морфологическим закономерностям развития патологических процессов в других структурах организма человека. Характер воспаления, его течение, динамика развития обычно тесно связаны, обусловливаются разными уровнями реактивности организма и протекают преимущественно с проявлениями, в которых превалируют процессы экссудации, альтерации или пролиферации.
Рассматривая физиологические и патофизиологические свойства пульпы с общих позиций, характерных для всей соединительной ткани организма, следует упомянуть о некоторых ее особенностях, влияющих на течение возникающего патологического процесса. Она в отличие от других тканей не покрыта эпителием и находится в замкнутом образовании из дентина. Одновременно пульпе присуща специфическая функция, которая свойственна только ей — дентинообразование. Такая функциональная анатомия обеспечивается комплексом защитно-приспособительных механизмов пульпы, что обусловливает особенности и характер течения воспалительных процессов в ней. Эти особенности приобретают важное значение в оценке резервных возможностей пульпы, особенно оценки выбора биологического или хирургического методов лечения отдельных форм пульпита в общепринятых его классификациях.
Этиология пульпита
Воспалительный процесс в пульпе возникает в ответ на раздражители, которые влияют на пульпу.
Превалирующими этиологическими факторами обычно являются микроорганизмы, продукты их жизнедеятельности — токсины, распад органического вещества дентина, химические, токсические вещества экзогенного происхождения (кислоты, щелочи), температурные, механические, физические и другие раздражители.
Микроорганизмы.
Превалирующей причиной по частоте возникновения пульпита являются микроорганизмы. Они могут проникать из нелеченой кариозной полости и при негерметическом прилегании пломбы к твердым тканям зуба, через пародонтальные карманы, а также гематогенным путем.
Пульпиту свойственна полиморфная микробная флора с преобладанием ассоциаций стрептококков и других гноетворных кокков, гнилостных микробов, грамположительных палочек, фузоспирохетной флоры и грибов. Наиболее часто представлены ассоциации стрептококков и лактобактерий, реже — стафилококки. Обычно стафилококки, стрептококки воспаленной пульпы — это микроорганизмы повышенной вирулентности со значительными сенсибилизирующими свойствами.
Как осложнение кариеса пульпит всегда развивается в форме гиперергического воспаления на фоне предыдущей сенсибилизации пульпы продуктами распада органического вещества дентина и эндотоксинами микроорганизмов кариозного очага. Инфекция может проникнуть в пульпу также по артериям, которые входят в корневой канал. Гематогенное инфицирование пульпы может возникнуть при гриппе, осложненном капилляротоксикозом, остеомиелите и др. Воспаление пульпы может развиться в интактных зубах в связи с проникновением микроорганизмов из близлежащих инфекционных очагов, ретроградно через одно из верхушечных отверстий.
Функции пульпы зуба
Основная роль пульпы заключается в выполнении нескольких задач для поддержания жизнедеятельности зуба.
- Пластическая функция.
Образование основного дентина, а также формирование твердой ткани при повреждениях. - Защитная функция.
Препятствие проникновению инфекций в пародонт через каналы, удаление мертвых клеток, поддержание процессов регенерации. - Сенсорная функция.
Сигнал о наличии внешнего или внутреннего раздражителя для сохранения здоровья зуба. - Трофическая функция.
Поступление питательных элементов к дентину и зубной эмали.
Что может стать причиной появления пульпита?
Ожог пульпы зуба
Как правило, ожог пульпы при обточке зуба возникает вследствие врачебной ошибки или неаккуратности. Перед протезированием коронковая часть обрабатывается при высоких температурах. Недостаточное охлаждение в процессе препарирования может привести к ожогу, который и спровоцирует последующее воспаление пульпы зуба.
Гематома пульпы зуба
После травмы зуба есть вероятность получения гематомы, то есть кровоизлияния в дентин. Коронка приобретает красноватый оттенок, при надавливании возникают болезненные ощущения. Однако ушиб, не перешедший в пульпит или некроз, не нуждается в лечении и со временем проходит сам.
Кариес
Сквозь мельчайшие трещины в полости зуба инфекция и болезнетворные бактерии проникают в пульпу. Запущенный кариес — одна из самых частых причин развития пульпита.
Любые повреждения или осложнения заболеваний могут привести к плачевным последствиям, если их не лечить. Некроз пульпы зуба — процесс отмирания тканей при распространении зараженных клеток. Распознать аномалию можно по сероватому цвету зуба и непрекращающейся ноющей боли. Во время лечения врач проведет депульпацию, прочистит и запломбирует каналы. |
Терапевтические методы лечения пульпы зуба
Терапевтическими, или консервативными называют способы лечения, позволяющие обойтись без удаления ткани. Данные методы сохранения пульпы зуба доступны не всем пациентам, имеются определенные показания:
- возраст не старше 40 лет;
- глубокий кариес;
- острый серозно-гнойный или фиброзный пульпит;
- вскрытие пульпы зуба вследствие травмы;
- отсутствие врачебного вмешательства в процесс воспаления до настоящего времени.
Как правило, стоматолог обрабатывает операционное поле антисептическими растворами, удаляет пораженные ткани и закладывает в полость лекарственный препарат. Существует две методики выполнения данной процедуры.
- Непрямое покрытие пульпы зуба.
На дно полости закладывается антибактериальное средство, стимулирующее выработку костного вещества. Регенерация проходит естественным образом. - Прямое покрытие пульпы зуба.
Медикамент накладывается непосредственно на мягкую ткань для сохранения жизнеспособности здоровых клеток, затем изолируется прокладкой.
Далее зуб реставрируется временными материалами, после вторичного осмотра — восстанавливается окончательно.
Гистологический анализ пульпы в корреляции с различным по глубине кариозным процессом
Определение воспалительного процесса в пульпе в молочных зубах, вызванного развитием кариеса, ускользает при клиническом и рентгенологическом осмотре. Постановка точного диагноза и выявление воспалительного статуса тканей пульпы в молочных зубах позволяет подобрать правильное лечение и обеспечить успех ресторативной и эндодонтической терапии. Это особенно важно при работе с маленькими пациентами, так как ограниченная возможность кооперации с ними сильно осложняет прохождение повторного лечения.
Воспаление пульпы в кариозных молочных зубах классифицируют согласно клиническим признакам и симптомам. Однако у детей младшего возраста данное воспаление не может быть абсолютно достоверным. Таким образом, мы должны полагаться в большей части на рентгенографические данные. А единственным однозначным способом определения статуса воспаления пульпы остается только гистопатологическое исследование.
Лечение кариеса у детей весьма не просто из-за нечетких объективных данных, которые необходимы для постановки правильного диагноза. А все манипуляции на молочных зубах должны быть оправданными и обоснованными. Все возможные техники, такие как непрямое покрытие пульпы, пульпотомия, пульпэктомия и экстракция должны быть обоснованы присутствием определенных воспалительных изменений в пульпе. В настоящее время литературы по вопросам корреляции признаков, симптомов и гистопатологического статуса пульпы при кариесе молочных зубов недостаточно, что вызывает проблему выбора правильного способа лечения.
Таким образом, настоящее исследование призвано оценить данные гистопатологического статуса пульпы, полученные при изучении второго молочного моляра, вовлеченного в кариозный процесс. Гистологические показатели коррелируют с клиническими и рентгенологическими данными.
Материалы и методы
Простое экспериментальное исследование было проведено при участии 44 детей возрастом 6 лет и младше без серьезных проблем общего здоровья. Исследование проводилось на базе University Dental Hospital Sharjah (UDHS). Выбранные зубы были пригодны к восстановлению и резорбцией корня менее чем на 1/3 без рентгенологических признаков кальцификации, внутренней или внешней резорбции. Верхние и нижние вторые молочные моляры с кариесом на окклюзионной (22 зуба) и контактной (22 зуба) поверхностях. Исследование проводилось после получения одобрения всех необходимых комитетов согласно Хельсинской декларации. Родители детей были проинформированы об исследовании и дали письменное согласие.
Дети оказывались на кафедре спустя 2 недели после первых признаков боли. Девять детей через 2-3 дня после начала болевого синдрома, а оставшиеся участники отмечали постоянную боль больше, чем 10 дней. Клинический осмотр отобранных зубов показал относительно прочные твердые ткани и здоровую окружающую десну. Для выявления процента поражения кариесом, общей толщины твердых тканей, остаточной дентинной плотности (RDT) и периапикальной патологии была проведена внутриротовая прицельная рентгенография. Все указанные показатели определялись по шкале, а затем проверялись независимым исследователем, поэтому все данные можно считать точными и достоверными. Глубина кариеса оценивалась как процентное выражение общей толщины дентина.
Клинические манипуляции включали в себя местную анестезию, изоляцию раббердамом, удаление кариозных тканей, вскрытие пульповой камеры, ампутацию коронковой пульпы ложковым элеватором. Остановка кровотечения производилась 5 минутным прижатием ватного тампона, смоченным в физиологическом растворе. После чего корневая пульпа удалялась при помощи пульпоэкстракторов. После процедуры пульпэктомии за одно посещение проводилась реставрация зуба. Удаленная ткань пульпы помещалась в 10% буферный раствор формалина и отправлялась на гистопатологическое исследование.
Образцы ткани пульпы были погружены в парафин, а затем разрезаны. Подготовка к окраске проводилась в два этапа. Разрез проходил параллельно продольной оси до толщины в 5мюм. Для окрашивания использовался гематоксилин-эозин, который помогает определить тип воспалительных клеток, васкулярную пролиферацию и фиброз. Для подтверждения данных окрашивания гематоксилин-эозином проведена окраска по masson trichrome ( для фиброза) и иммуногистохимия для CD ( кластерная дифференциация) 45 лейкоцитного антигена и CD 34 эндотелиального маркера (DAKO, Denmark). Степень воспаления пульпы для CD45 определялась следующим образом: 0=норма, + (слабое) 1-50 клеток/20 HPF, ++ (среднее) 51-100 клеток/20 HPF, +++ (тяжелое) >100 клеток/20 HPF. CD34 определялся как + до 50 кровеносных сосудов с воспалительным инфильтратом/20 HPF, ++ 51-100 кровеносных сосудов с воспалительным инфильтратом/20 HPF, и +++ > 100 кровеносных сосудов с воспалительным инфильтратом/20 HPF. Подсчет лимфоцитов производился при помощи Olympus BX51 микроскопа (Hamburg, Germany). Распространенность фиброза соответственно маркирована как слабая, средняя и обширная в зависимости от плотности коллагена в срезах с окраской Masson trichrome. Количество клеток/20 HPF подсчитывалось помощником, а точность проверялась повторным подсчетом через промежуток времени. Полученные данные проанализированы t-тестом Стюдента для сравнения гистологических типов воспаления с клиническими параметрами. P<0.05 принималось как значимое.
Результаты
Возраст детей составлял 6 лет и менее. Произведена оценка 22 зубов с окклюзионным и контактным кариесом. Извлеченная пульпа из верхних и нижних молочных вторых моляров 44 детей препарирована и отправлена на гистологический анализ. Поведена корреляция между гистологическими данными и клиническими параметрами.
Результаты показали различное гистологическое состояние пульпы в зависимости от степени кариозного поражения окклюзионной или контактной поверхностей. Все образцы были сгруппированы в зависимости от природы воспалительного процесса. Группа А представляла собой фокальный или диффузный воспалительный инфильтрат, в основном состоящий из нейтрофилов, перемешанных с различным количеством лимфоцитов, плазматических клеток и единичных эозинофилов (Фото 1). Остальные группы ( B1, B2 и С) показали от слабого до тяжелого хронического воспаления, представленного лимфоцитами, макрофагами, плазматическими клетками вместе с пролиферацией кровеносных сосудов и различной степени выраженности фиброза (Фото 2). Группы B1, B2 и С были разделены на основе степени распространенности фиброза и ангиогенеза. Гистологические параметры коронковой и корневой пульпы были одинаковыми во всех случаях, кроме группы А. В группе А выявлено тяжелое острое воспаление в коронковой и относительно умеренное в корневой.
Фото 1: Гистологические срезы из группы А с признаками острого воспаления в виде инфильтрации нейтрофилами, разным количеством макрофагов, лимфоцитов и плазматических клеток, разбросанных вокруг расширенных кровеносных сосудов (а: окраска гематоксилин-эозином/20 HPF Olympus BX51) и тот же срез, окрашенный окраской антигена CD45 (b)
Фото 2: Гистологические срезы из группы B с хроническим воспалением, представленным умеренной инфильтрацией лимфоцитами и плазматическими клетками, ангиогенезом и фиброзом (а: окраска гематоксилин-эозином/20 HPF Olympus BX51) и тот же срез, окрашенный лейкоцит-антиген CD45 (b) окраской CD34 эндотелия кровеносных сосудов (с) и фиброза, окрашенного Masson trichrome (d).
В девяти случаях, когда пациенты попали для исследование спустя 2-3 дня после начала боли, обнаружены признаки острых воспалительных изменений, в то время как в остальных случаях, кроме одного, пульпа перешла в стадию хронического воспаления.
Все дети, обратившиеся за помощью, предъявляли жалобы на боль, в то время как клинически определялась здоровая ткань десны, а подвижность зуба во всех случаях была в пределах физиологичной. Прицельная рентгенография обнаружила минимальные изменения в периапикальных тканях. Кариозное поражение > 80% и остаточная толщина дентина <1 мм была ассоциирована с различной степенью воспалительного процесса в пульпе. Мы не выявили никакой значительной разницы (р>0.05) между гистологическим типом воспаления и клиническими параметрами, оцененными в данном исследовании.
Обсуждение
Гистопатологическое исследование было проведено на пульпе, взятой из молочных вторых моляров детей младше 6 лет. Критерий возраста был выбран для того чтобы полностью исключить влияние физиологической резорбции на развитие воспалительного процесса.
Для исследования отбирали зубы, боль в которых характеризовалась как спонтанная. В то время как критерием для отбора при осмотре в полости рта служила здоровая десна и плотные твердые ткани, что могло бы свидетельствовать о витальности зуба. Рентгенографическое исследование помогло исключить такую патологию как внутренняя и внешняя резорбция, а также кальцификацию пульповой камеры.
Пульпа отобранных зубов затем была отправлена на гистопатологическое исследование. Далее образцы были распределены на группы согласно типу воспаления: острое и хроническое. Мы наблюдали гистологические признаки пульпитов во всех случаях. В 10 случаях это был острый пульпит, в остальных — различная степень хронического воспаления. Природа и тяжесть воспаления была схожа в коронковой и корневой пульпе в 40 случаях, однако, в 4 случаях было зарегистрировано острое тяжелое воспаление в коронковой пульпе и только умеренное в корневой. Впервые в данном исследовании мы сообщаем, что гистологический тип воспаления (острый или хронический) влияет на развитие определенных симптомов и клинической картины.
Все отобранные зубы проявляли симптомы боли необратимого пульпита, внутриротовой осмотр выявил здоровую десну, а подвижность зубов была в пределах физиологических параметров. таким образом, дети, принявшее участие в исследовании, страдали от острых и хронических пульпитов, форма которых зависела от давности начала заболевания. Отсутствие подвижности и припухлость десны были критерием исключения невитальных зубов из исследования. Наличие периапикальных изменений свидетельствовали о переходе инфекции от коронковой пульпы к зоне фуркации и начале микроскопической корневой резорбции.
Рентгенологическая оценка распространенности кариозного процесса на окклюзионное и контактной поверхностях показала от 80 до 100% от общей толщины дентина, что гистологически соответствовало острому воспалительному процессу в 10 образах и хроническому в остальных. Полученные данные идут в согласии с предыдущими исследованиями по сравнению ответа пульпы на кариозный процесс. RDT находилось в пределах 0.25 мм и 1 мм в 24 образцах, в остальных случаях кариозный процесс проник в пульповую камеру. Показатель RDT был использован в качестве объективной оценки вероятной реакции пульпы. Мы отметили, что величина RDT в данном исследовании была ассоциирована с воспалительными изменениями в ткани пульпы.
Корреляциях клинического проявления кариеса в виде полости от 1-5 мм гистологически соответствовало острым и хроническим изменениям в пульпе. Также следует отметить, что кариес, оцениваемый рентгенологически в 80% случаях клинически выглядел менее распространенным. Таким образом, только лишь клиническая оценка кариозной полости не может считаться надежным ориентиром для выбора способа лечения, в дополнение обязательно нужно оценивать рентгенологическую картину и клинические проявления. Интересен и тот факт, что дефект в проксимальной зоне в 1 мм в двух клинических случаях был ассоциирован с острым воспалением, что может свидетельствовать о быстром прогрессировании кариеса за очень короткий промежуток времени.
Корреляция гистологических параметров с клиническим проявлением подтвердили обоснованность выбранного способа лечения (пульпэктомия в одно посещение). Из полученных результатов гипотетически можно сделать вывод, что временный моляр с кариозной полостью менее 80% объема всего зуба, с RDT более 1 мм, отсутствием периапикальных изменений, боли, плотных твердых тканях и здоровой десне может быть эффективно лечен только лишь методикой поэтапной экскавации.
Заключение
Временные вторые моляры с кариозным поражением более 2/3, с симптомами боли гистологически показывают воспаление коронковой и корневой пульпы во всех случаях. Учитывая клинические и рентгенологические параметры, пульпэктомия в одно посещение считается оптимальным способом лечения в данной ситуации.
Авторы: Vellore Kannan Gopinath, General and Specialist Dental Practice, College of Dentistry Khurshid Anwar, Basic Medical Sciences, College of Medicine, University of Sharjah, Sharjah, United Arab Emirates
Хирургические методы лечения пульпы зуба
В случае когда терапевтические способы бессильны, остается только удаление пульпы зуба. Вариант применяется в тех случаях, когда иммунитет пациента ослаблен, заболевание находится на стадии обострения или зуб в дальнейшем будет использоваться в качестве опоры для протезирования. Хирургическое вмешательство подразумевает ампутацию или экстирпацию пульпы зуба.
- Ампутация пульпы зуба
— во время процедуры удаляется лишь коронковая часть. Назначается при остром пульпите или механическом повреждении зубной мякоти. - Экстирпация
— полное удаление пульпы. Используется при всех формах пульпита.
Пульпа может быть удалена витальным способом, то есть под анестезией без предварительного умерщвления. Если данный метод невозможен, врач прибегает к девитализации пульпы зуба — токсичное вещество оставляется в полости примерно на сутки, после чего отмершая ткань безболезненно извлекается. К средствам для девитализации пульпы зуба относят мышьяковистую или параформальдегидную пасту.