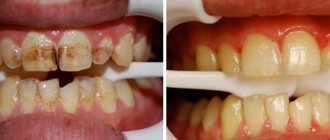
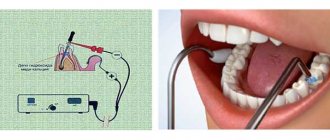
Инфильтрационная анестезия – разновидность местного наркоза. Пациенты часто называют его «заморозкой». Именно этот метод чаще всего используется при высверливании кариозных тканей и лечении каналов, удалении зубов.
В отличие от других видов местной анестезии, инфильтрационная действует практически сразу, анестетики применяются в более безопасных для здоровья концентрациях и выводятся из организма быстро.
Что такое инфильтрационная анестезия
Инфильтрационное обезболивание – это методика, предусматривающая введение средства анестетического действия в кожный покров или слизистую с целью блокировки нервных импульсов. При этом достаточно точно определяется продолжительность действия препарата. Данный вид анестезии известен клиентам стоматологических клиник больше как «заморозка».
Принцип действия инфильтрационного обезболивания заключается в подавлении импульса, передаваемого от пульпы до головного мозга. В итоге у пациента немеют некоторые части лица или полости рта (щека, губа или язык), что зависит от места ввода анестетика. По мере расщепления компонентов препарата в клетках тканей чувствительность возвращается. Процесс восстановления полностью контролируется врачом.
Отличия от других видов обезболивания заключаются в мгновенном действии после введения, точном времени блокировки боли, а также быстром выведении активных компонентов из организма человека. Немаловажным фактором является безопасность используемых препаратов, что обусловлено низкой концентрацией действующих веществ.
Показания
В современных стоматологических клиниках такая анестезия применяется в таких случаях:
- Удаление зуба или ряда зубов;
- Для дополнительного анестезирующего эффекта с вестибулярной поверхности после проведения мандибулярной анестезии;
- Для вскрытия гнойных очагов на верхней челюсти;
- Для удаления неподвижных молочных зубов на верхней и нижней челюсти у детей до 8 лет;
- При удалении образований на слизистой оболочке полости рта и на кожных покровах;
- Для наложения швов на раны.
Преимущества
Метод инфильтрационной анестезии имеет ряд особенностей, которые выгодно отличают ее от аналогов:
- Простота методики (нет необходимости соблюдения анатомической ориентировки).
- Безопасность (можно использовать минимальную концентрацию препарата).
- Быстрое купирование чувствительности нервных волокон и мягких тканей.
Сферы применения
Показатель эффективности анестезии – побледнение слизистой оболочки альвеолярного отростка.
Область применения инфильтрационного обезболивания затрагивает все сферы медицины:
- хирургия;
- стоматология;
- урология;
- проктология;
- гинекология;
- травматология;
- гастроэнтерология;
- офтальмология и др.
Данный способ обезболивания часто используется при решении стоматологических проблем и в челюстно-лицевой хирургии благодаря сочетанию важных для пациента факторов – эффективность, безопасность.
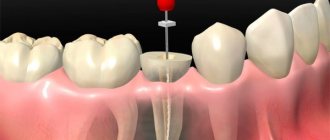
Стоматология
Инфильтрационный метод высоко ценится стоматологами благодаря принципу работы анестетика, который купирует не болевые ощущения, а импульс, который исходит от пульпы.
Выбранный для процедуры препарат вводят с помощью инъекции в ткани, после чего он распределяется по клеткам. В итоге происходит купирование нервной деятельности. Продолжительность обезболивающего эффекта сохраняется на протяжении одного часа.
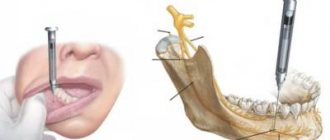
Челюстная хирургия
“Лимонная корка” при местной инфильтрационной анестезии.
Оперируемую зону на лице обкалывают слабо концентрированным раствором Новокаина или другим препаратом для создания так называемой «лимонной корки», после чего выполняют рассечение. Пациент при этом не испытывает никаких неприятных симптомов.
Перед проведением анестезии изучается реакция организма на активные компоненты анестетика для предупреждения проявления аллергии.
Не менее важным считается соблюдение техники ввода препарата и расчёт дозировки.
Формы выпуска
Препараты для аппликационной анестезии выпускаются в разной форме, каждая из которых имеет преимущества применения на определённом участке кожи либо слизистой. Для решения стоматологических проблем наиболее оптимальным вариантом считается гель, так как он более устойчив к смыву слюной.
Кроме геля на рынке представлены средства в виде:
- мази;
- раствора (спиртового/водного);
- крема;
- спрея;
- аэрозоля;
- порошка;
- пастилки;
- плёночной пластины.
Перед применением любого средства необходимо ознакомиться с инструкцией по применению для исключения проявления побочных эффектов в результате передозировки.
Методики
Метод инфильтрации тканей массово применяется в хирургии, за исключением особо сложных случаев, требующих более продолжительного периода обезболивания. Существует несколько способов выполнения процедуры:
- под кожу;
- под слизистую оболочку;
- в область надкостницы.
По способу введения препарата инфильтрационное обезболивание бывает двух типов:
- прямое – местный анестетик вводится в оперируемую зону;
- непрямое – препарат вводят по всей прилегающей зоне, при этом активные компоненты проникают в глубокие слои тканей (метод основан на диффузии).
Виды инфильтрационной анестезии в стоматологии
В медицине инфильтрационная методика обезболивания разделена на несколько видов. Основным признаком классификации является область воздействия используемого препарата.
| Виды инфильтрационного обезболивания | |
| Название | Описание |
| Интрапапилярная (наднадкостничная, подслизистая) | Инъекция проводится под слизистую в сосочек зуба с заглублением иглы до 3-х мм. |
| Спонгиозная интрасептальная | Инъекция вводится в перегородку, расположенную между резцами. Обезболивание наступает мгновенно, нервные волокна костной и мягкой ткани надёжно блокируются от импульсов, что позволяет выполнять операции на дёснах, удалять новообразования во рту, осуществлять лечение зубов. |
| Интралигаментарная | Применяется при решении различных стоматологических проблем, кроме случаев с гнойным образованием. Препарат вводится между зубным корнем и костью челюсти, действие анестетика наступает спустя 15-45 секунд, эффект сохраняется до 30 минут. Преимущества данного вида: отсутствие боли, небольшой расход анестетика. |
| Внутрисосочковая | Обезболивающий препарат вводится в сосочек, расположенный между зубов. Достичь нужного эффекта одиночной инъекцией невозможно, поэтому возникает необходимость в дополнительной инъекции, которая вводится со стороны неба для полной блокировки нервных волокон. |
| Внутрипульпарная | Данный способ является дополнительным, инъекция вводится в пульпу после внутрисвязочного обезболивания. Для процедуры используют тончайшую иглу. |
| Поднадкостничная (Субпериостальная) | Препарат вводят шприцем с укороченной иглой, устанавливая её между десной и основанием корня (контрольная точка – граница между подвижной и неподвижной частями слизистой). Используемое количество анестетика должно быть минимальным, а ввод инъекции – резким. |
Другие виды
Существуют и другие способы обезболивания, принцип действия которых также связан с инфильтрацией тканей:
- «Block field» – уместно применять в случаях, когда мягкие ткани челюсти воспалены;
- друк-анестезия – закладка обработанного препаратом тампона в отверстие, возникшее в результате развития кариеса;
- плексуальная – введение инъекции в сплетения альвеолы (переднюю и верхнюю среднюю часть);
- интрапапиллярная – ввод препарата осуществляется в основание сосочков десны, расположенных между зубами.
Обезболивание под давлением
При выборе метода анестезии под давлением необходимо соблюдать правила проведения этой манипуляции.
Прежде всего, следует учитывать, что пациенту необходима предварительная подготовка, включающая в себя психологический компонент (объяснение сути манипуляций и беседа для успокоения больного) и медикаментозный (за час до вмешательства пациенту вводятся анальгезирующие препараты, антигистаминные средства, анксиолитики и другие препараты).
После того, как была проведена предварительная подготовка пациента, производятся основные этапы друк-анестезии:
- На дно кариозной полости накладывается стерильный ватный шарик, пропитанный анестезирующим препаратом (например, лидокаином).
- Затем полость предварительно закупоривается разогретой термопластичной массой, материалом для временных пломб или небольшим отрезком сырой резины.
- При помощи штопфера-гладилки пробка с препаратом постепенно и осторожно продвигается внутрь полости.
Такой метод обезболивания помогает предотвратить появление резких приступов боли и способствует плотному закупориванию полости.
Благодаря этому анестетик под давлением оказывает инфильтрирующее влияние внутрь зуба – по дентинным трубочкам препарат проникает в зубную мякоть, и через 10-15 минут болевые импульсы исчезают.
Эффективность этого метода повышается в тех случаях, когда кариозная полость имеет центральное расположение. Особенно эффективен метод в случаях, когда полость широко открыта для доступа.
Стоит отметить, что в некоторых случаях не удается избежать утечек обезболивающего средства и снижения эффективности анестезии. Это происходит в тех случаях, когда контактная поверхность зуба разрушается в результате манипуляций.
Инфильтрационная анестезия по Вишневскому
Анестезия по Вишневскому
Метод был разработан известным хирургом Вишневским А. В. В 1922 году, получил название «ползучий инфильтрат». Суть разработки заключается в объединении двух видов анестезии: инфильтрационной и проводниковой. Используемый препарат в итоге блокирует не только рецепторы, но и проход импульсов по нервным окончаниям, находящихся на оперируемом участке.
Анестезия по Вишневскому состоит из следующих этапов:
- введение препарата под кожу (с захватом подкожной жировой клетчатки) для получения «лимонной корки»;
- рассечение инфильтрированных тканей скальпелем;
- обкалывание шприцем с анестетиком фасциальных пространств в оперируемой области;
- введение препарата в мышцы, расположенные в зоне проведения манипуляций.
Важным моментом является соблюдение технологии введения препарата и поэтапного рассечения подкожных слоёв для достижения плотного ползучего инфильтрата.
Принцип действия
Анестезия под давлением, или друк-анестезия, заключается в инфильтрационном проникновении обезболивающего препарата в ткани зуба.
Механизм действия заключается в плотном прилегании тампона с анестетиком к тканям зуба при помощи установки «пробки».
Препарат постепенно пропитывает окружающие ткани, благодаря чему достигается достаточно высокий стабильный эффект обезболивания.
Обезболивающий эффект наступает в течение нескольких минут и продолжается до получаса, чего вполне достаточно для проведения лечебных мероприятий.
Внутрипульпальная инъекционная анестезия представляет собой прямое введение анестетика в мякоть зуба через образовавшуюся полость. Она также обеспечивает быстрый и стабильный результат обезболивания.
Применение на верхней челюсти
Верхняя часть челюсти имеет пористую тонкую ткань, для инфильтрационного обезболивания данная зона предпочтительна, нежели нижняя челюсть. После введения анестетик достигает нервных волокон за короткий промежуток времени. Места проколов выбираются в зависимости от поставленных целей:
- для купирования нервных окончаний моляров иглу устанавливают между причинным зубом и расположенным рядом моляром, препарат подаётся к основанию корня;
- при лечении резцов прокол делают в складку перехода, расположенную немного выше верхушки корней над причинным зубом;
- для обезболивания с небной стороны прокол делают в слизистую в области отверстия резца.
На нижней челюсти инфильтрационный метод применяется для анестезии при проведении краткосрочных манипуляций на мягких тканях. Если планируются более серьёзные вмешательства, эффект обезболивания достигается путём сочетания нескольких видов анестезии. Такой подход объясняется плотной структурой альвеолярных тканей и низкой пористостью, что создаёт определённый барьер препарату проникнуть к нервному пучку.
Передний отдел нижней челюсти имеет наименее плотную часть ткани благодаря микропорам, поэтому при манипуляциях с резцами анестетик вкалывают в переходную складку, продвигая иглу до основания корня. Для обезболивания всех резцов иглу устанавливают в складку между первыми резцами. После достижения кончика иглы основания корня шприц располагают горизонтально, а при введении препарата медленно перемещают иглу в сторону клыка. Такая же процедура проводится с другой стороны нижней челюсти.
Подготовка зуба
Для того чтобы верно подобрать способ анестезии, необходимо произвести предварительную подготовку зуба.
Если в момент пребывания у врача пациент испытывает острую боль, то стоматолог немедленно осуществляет инфильтрационную или проводниковую анестезию, чтобы устранить эти ощущения.
Если на момент вмешательства у пациента стихла боль от воспаления, стоматолог выполняет следующие действия:
- Из кариозной полости удаляются остатки пищи.
- При помощи стоматологического бора удаляются нависающие края твердых тканей зуба.
- Полость с пораженным участком зуба широко раскрывается при помощи инструментов, чтобы специалист получил доступ к локализации осуществления анестезии.
- При помощи экскаватора со дна и боковых стенок кариозной полости удаляется размягченный дентин.
- Остатки инфицированного дентина удаляются с боковых стенок при помощи острого бора.
- Сформированная полость дезинфицируется и просушивается стерильными ватными тампонами и теплым воздухом.
Только после проведения всех этих манипуляций, на основании имеющихся данных, стоматолог принимает решение о том, какой из способов анестезии будет уместен в конкретном клиническом случае.
Основные признаки начального пульпита и тактика его лечения.
В этой статье мы расскажем об особенностях лечения кисты зуба депофорезом.
Здесь читайте об эффективном лечении флегмоны зуба.
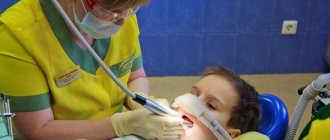
Инфильтрационная анестезия у детей
Инфильтрационная анестезия – предпочтительный метод в детской стоматологии.
При выборе анестезии для детей специалисты отдают предпочтение инфильтрационной методике. Это объясняется низкой концентрацией активного вещества в используемом препарате, а также тонкой пористой костной ткани альвеолы, что способствует быстрому всасыванию инъекции.
На эффективность действия анестетика оказывает влияние также хорошо развитая сосудистая сетка, проходящая через мягкие ткани и альвеолярный отросток.
У детей дошкольников десневые сосочки имеют довольно рыхлую структуру, поэтому при лечении зубов инфильтрационную анестезию рекомендуется вводить от края десны. Достаточно хорошо поддаются инфильтрации и дентальные ткани.
Мнения стоматологов
Многие стоматологи отказываются от проведения друк-анестезии в пользу инъекционных методов. В качестве основных аргументов они называют дискомфорт пациента по время проведения процедуры и риск побочных явлений, в частности, инфицирования.
По мнению скептиков, вместе с анестетиком в рану попадают инфекционные агенты. Однако некоторые другие эксперты, напротив, склоняются к мнению о высокой степени безопасности этого метода при правильной подготовке к процедуре.
На сегодняшний день стоматология обладает достаточным количеством стерильных материалов и антибактериальных препаратов, чтобы не допустить заражения.
Как проходит
Вне зависимости от области применения инфильтрационного обезболивания (на коже или слизистой) манипуляции проводятся согласно единой технике:
- Проведение обработки зоны прокола антисептическим препаратом.
- Удобное размещение специалиста по отношению к пациенту (по правую сторону от клиента).
- Обнажение переходной складки рта пациента путём оттягивания щеки либо губы. Специалист выполняет действие руками или с помощью специального инструмента.
- Установка кончика иголки на переходную складку с соблюдением угла наклона 45° (по отношению к альвеолярному гребню). Срез иглы должен направляться к челюстной кости.
- Осторожное введение иголки до упора в костную ткань. Глубина погружения может составлять 5-15 мм, в зависимости от области челюсти.
- Ввод препарата путём плавного давления пальцем на поршень шприца.
Препараты и растворы
Для инфильтрационного обезболивания применяют следующие растворы:
- новокаина;
- лидокаина;
- бупивакаина;
- тримекаина;
- мепивакаина;
- наропина;
- ультракаина;
- артикаина и др.
При выборе препарата для местного обезболивания по методу инфильтрации тканей стоит учесть, что подходят исключительно стерильные растворы. Подходят анестетики, которые хорошо растворяются в воде и не разрушаются в процессе проведения стерилизации. Допустимая концентрация активных веществ составляет 0,25-0,5 %.
Параметры иглы определяются в зависимости от задач анестезии:
- длина – 16-32 мм;
- диаметр – 0,3-0,5 мм.
Довольно редко для данного вида обезболивания применяют иглы с параметрами: длина – 23 мм при наружном диаметре 0,8 мм; длина – 32 мм при диаметре 0,9 мм. При подборе инструмента стоит учесть, что маленькие размеры снижают риск попадания инъекции в сосуд.
Среди современных инструментов заслуживают внимание шприцы с возможностью фиксирования иглы под углом. Благодаря такой конструкции достигнуть нужной точки в труднодоступном месте полости рта гораздо проще.
Техника проведения
- Прямая — применяется при лечении корневых каналов, десен и т.п.;
- непрямая — чаще всего практикуется при удалении зубов.
При прямой технике впрыскивание делается непосредственно в ткани в области операции. Потеря болевой чувствительности достигается только на этом участке.
При непрямой анестезии обезболивающее вещество распределяется послойно: делая укол, врач впрыскивает лекарство по мере продвижения иглы (вглубь или по поверхности). Так оно попадает в разные слои тканей и увеличивает область обезболивания.
В обоих случаях инъекция выполняется шприцом с карпульной иглой диаметром всего 0,3 мм (в два раза тоньше обычной) и проходит практически безболезненно.
Подготовка
Для начала врач выясняет, нет ли у пациента противопоказаний к процедуре (аллергии на анестетик). Затем проводится предварительное обезболивание – поверхностная анестезия в месте инъекции (гелем или спреем) или же укол анестетика в слизистую оболочку десны. Когда десна онемеет, выполняется непосредственно инфильтрационная анестезия.
Преимущества и недостатки
Чтобы оценить эффективность инфильтрационной анестезии, рекомендуется ознакомиться с её преимуществами, выгодно отличающимися от других вариантов. Для полноты информации в таблице указаны также недостатки метода инфильтрации тканей.
| Инфильтрационная анестезия | |
| Плюсы | Минусы |
| Безопасный метод купирования боли за счёт низкой концентрации активного вещества в препаратах. | Ограниченная область применения. |
| Быстрый эффект. | Длительность действия препарата сокращается при анестезии пульпы (причина – скорость рассасывания средства). |
| Активные вещества используемых анестетиков выводятся из организма легко и быстро. | Невозможность полноценно использовать на участках, расположенных в нижней части челюсти. |
| Более продолжительное действие препарата, нежели при использовании поверхностной анестезии. | Во рту появляется горьковатый привкус из-за распространения препарата за пределы зоны обезболивания. |
| Достигается обезболивающий эффект не только нужного нерва, но и окончаний соседних нервов. | |
| Простая техника проведения анестезии, не требующая глубоких анатомических знаний. | |
Меры предосторожности и возможные осложнения
Одно из возможных осложнений – травматический неврит лицевого нерва.
Невзирая на широкую область применения инфильтрационного обезболивания, метод может спровоцировать серьёзные последствия:
- гематому в результате повреждения сосуда иглой;
- разрыв зубных связок либо отклонение зуба из-за быстрого ввода препарата (скорость введения лекарства составляет 1 мл/15 секунд);
- травму ствола нерва, вследствие чего развивается травматический неврит;
- травму надкостницы, после чего возникают болевой синдром и отёчность;
- инфицирование из-за использования недостаточно стерильных инструментов;
- травму мышечной ткани, расположенной в подвисочной ямке;
- блокаду нервных волокон лица (состояние временное, проходит само спустя несколько часов, распознаётся по отвисшей верхней губе и отсутствию рефлексов глаза);
- интоксикацию организма из-за превышения дозы или ввода препарата в кровеносный сосуд;
- аллергическую реакцию (покраснение слизистой, отёк, затруднение дыхания).
Чтобы предупредить развитие осложнений, нужно перед применением инфильтрационной методики соблюсти простые правила:
- предварительно провести тестирование препарата на предмет выявления аллергии;
- ответственно отнестись к выбору клиники и специалиста, игла в руках неопытного или неумелого врача может причинить массу проблем;
- вводить указанную в инструкции дозировку, если средство не даёт должного эффекта, нужно заменить его другим препаратом анестетического действия;
- ознакомиться с противопоказаниями к препарату и виду анестезии;
- при введении средства сохранять спокойное положение, чтобы не спровоцировать травмирования мягких тканей;
- если пациент нервничает при виде иглы, то предварительно можно использовать аппликационное обезболивание.
Для предотвращения попадания иглой в крупный сосуд специалист при проколе тянет поршень шприца на себя. Появление крови свидетельствует об ошибке. В таком случае игла немного смещается.
Гинекология и акушерство
Гинекология, как самостоятельная медицинская дисциплина, ведет свое начало лишь с XIX в. Вначале она имела хирургическую направленность. По мере развития медицины в гинекологии появились новые направления, в частности, такие как генетика и репродукция человека, контрацепция, бесплодие, планирование семьи, сексология, проблемы старения. В настоящее время гинекология охватывает как биологические, так, частично, и социальные стороны жизни женщины. В последние годы активно развиваются эндоскопическая хирургия, гинекологическая эндокринология, вспомогательная репродукция и экстракорпоральное оплодотворение, иммунология репродукции. Современная гинекология стала одной из наиболее разносторонних и интереснейших специальностей. В России первая гинекологическая клиника была открыта в 1842 г. в Петербургской медико-хирургической академии. Ею успешно руководил А.А. Китер (1813—1879), написавший первое отечественное «Руководство к изучению женских болезней» [1858]. Будучи известным хирургом, А.А. Китер придал гинекологии хирургическую направленность. Он впервые выполнил с благополучным исходом влагалищную экстирпацию матки. Развитие отечественной гинекологии успешно продолжил А.Я. Крассовский (1821 — 1898). Он стал основателем первого в России Акушерско-гинекологического общества в Петербурге (1886), под его руководством начал выходить «Журнал акушерства и женских болезней». А.Я. Крассовский произвел первую в России успешную овариэктомию. Он является основоположником отечественной оперативной гинекологии.Ярким представителем Петербургской гинекологической школы был профессор Д.О. Отт (1855—1929), возглавлявший Повивальный институт. Д.О. Отт усовершенствовал технику многих гинекологических операций, им сконструированы новые медицинские инструменты для гинекологических операций. Он является основоположником эндоскопической хирургии в гинекологии. Талантливым представителем Московской школы гинекологов являлся В.Ф. Снегирев (1848—1916), основавший гинекологическую клинику Московского университета (1889), гинекологический институт усовершенствования врачей (1896) и Московское акушерско-гинекологическое общество (1887). В.Ф. Снегирев разработал ряд новых гинекологических операций. Его монография «Маточные кровотечения», переиздававшаяся несколько раз, являлась гинекологической энциклопедией того времени. Она не потеряла своего значения и в современных условиях. В.Ф. Снегирев был блестящим хирургом, его признавали как крупного специалиста не только в нашей стране, но и в Европе. Понимая необходимость изучения физиологических и патологических состояний женского организма, он одним из первых пришел к выводу об определенной ограниченности только хирургического направления в гинекологии. Изучение функциональных нарушений, как считал В.Ф. Снегирев, может способствовать профилактике ряда гинекологических заболеваний, приводящих к необходимости хирургического лечения. Крупным представителем Московской школы гинекологов являлся А.П. Губарев (1855—1931). Его работы по изучению клетчатки малого таза, проведенные под руководством В.Ф. Снегирева, сыграли большую роль в совершенствовании хирургических операций. Им впервые в России была выполнена радикальная операция при раке матки, осуществлено удаление регионарных лимфатических узлов при раке вульвы, разработаны экстраперитонеальные подходы при хирургическом лечении гнойников малого таза. А.П. Губарев является автором руководств «Оперативная гинекология и основы абдоминальной хирургии», «Медицинская гинекология или гинекология практического врача». Казанскую школу гинекологов представляет B.C. Груздев (1866—1938). Особенно много он занимался изучением доброкачественных и злокачественных опухолей женских половых органов, в результате была написана монография «Саркома яичников». B.C. Груздева считают основоположником онкогинекологии. Согласно традиции акушерство и гинекология являются единой специальностью, занимающейся охраной здоровья женщины. Особенно отчетливо это единство представлено в деятельности наших современников — М.С. Малиновского (1880-1976) и Л.С. Персианинова (1908-1978). Оба являются выдающимися учеными и организаторами акушерства и гинекологии. М.С. Малиновский основал и много лет возглавлял Научно-исследовательский институт акушерства и гинекологии. Организованный в 1944 году институт явился в последующем первым научным учреждением Академии медицинских наук страны, а М.С. Малиновский был избран ее вице-президентом. Под руководством М.С. Малиновского гинекология от морфологического перешла к функциональному направлению, активно развивалась гинекологическая эндокринология, начались исследования по иммунологии репродукции. Л.С. Персианинов возглавлял кафедры московских вузов, был директором Института акушерства и гинекологии Минздрава РФ. Будучи блестящим хирургом, он усовершенствовал технику многих плановых и ургентных гинекологических операций. Л.С. Персианинов является одним из основоположников применения кибернетических методов исследования в гинекологии. Кардинальные изменения в гинекологии начались с быстрого развития гинекологической эндокринологии в 50-е гг. XX в. На смену биологическим методам определения стероидных гормонов пришли радиоиммунологические, иммунохимические. Были синтезированы синтетические эстрогены и гестагены, гормональные контрацептивны, гонадотропины. Применение гонадотропинов, наряду с успешным лечением эндокринного бесплодия, позволило осуществлять медикаментозную суперовуляцию. В этом случае в яичниках одновременно созревает несколько фолликулов. В каждом из них содержится ооцит, который извлекают путем пункции из яичников и оплодотворяют в искусственной среде. Эта методика экстракорпорального оплодотворения получила широкое развитие, что в определенной степени связано с развитием и применением в медицине новых методов визуализации. Ультразвуковые методы исследования позволяют контролировать созревание ооцитов и под контролем ультразвука пунктировать фолликулы для экстракорпорального оплодотворения. В конце XX в. появилась методика оплодотворения яйцеклетки одним сперматозоидом, использования донорских ооцитов, разработана предимплантационная диагностика, позволяющая предупредить оплодотворение неполноценными гаметами. Микроманипуляционные методики с ооцитами позволили создать базу для медицинского клонирования, получения стволовых клеток из бластоцисты человека и животных. Значительно продвинулись знания в эмбриологии и генетике репродукции. Вспомогательные репродуктивные технологии позволяют решить многие вопросы лечения бесплодия. На современном этапе развития цивилизации возникли проблемы, ранее не имевшие такой актуальности. Резко возросло число больных инфекциями, передаваемыми половым путем, получили развитие такие опасные не только для репродуктивной функции, но и для жизни инфекции, как ВИЧ, гепатиты В и С. Нерегламентированное сексуальное поведение, получившее название «сексуальная революция», стало предметом изучения не только в сексопатологии как новой науке, но и в сексологии как части гинекологии. Если сексопатология рассчитана на помощь больным, то сексология призвана помогать здоровым женщинам, супружеским парам рационально построить семейные отношения. Трудное и неоднозначное становление процесса планирования семьи, контрацепции и профилактики абортов проходит наше общество, а с ним и отечественная гинекология. Долгие годы интересы семьи были подчинены декларативным государственным интересам. Пренебрежение к методам контрацепции привело к распространению абортов как методу планирования семьи. Большое число абортов заставляет обращать особое внимание на развитие и внедрение контрацепции в нашей стране, при этом подготовка гинекологов, их активная позиция приобретают существенное значение. Первое сообщение об успешном применении пероральных контрацептивов относится к 1956 г. Дальнейшее развитие «контрацептивных пилюль» привело к значительному снижению дозы гормональных ингредиентов в них, при умелом применении контрацептивы стали безвредны. Синтез новых гестагенов, наряду с надежной контрацепцией и безвредностью, позволяет использовать гормональные контрацептивы в качестве лечебных препаратов для регуляции менструального цикла, лечения гиперпластических процессов в эндометрии, яичниках и др. Современные внутриматочные контрацептивы надежно предупреждают наступление нежелательной беременности, удобны при использовании, характеризуются небольшим числом осложнений. В конце XX в. появились комбинированные контрацептивы, соединяющие свойства гормональных и внутриматочных средств. Совершенствуются барьерные методы предупреждения беременности. Получила распространение экстренная контрацепция. Последние десятилетия XX в. в гинекологии ознаменовались быстрым развитием малоинвазивной эндоскопической хирургии. Разработка портативных видеосистем, передача изображения на экран монитора позволили вывести хирургию из «замочной скважины» на широкий обзор с возможностью увеличения объектов оперативного воздействия. В эндоскопической хирургии используются лазеры, электроинструменты, режущая аппаратура, современный шовный материал. Преимущества эндоскопических операций заключаются в их малой инвазивности, возможности сохранения репродуктивной функции, динамическом наблюдении за восстановительным процессом после операции. Наряду с эндоскопической хирургией в гинекологии продолжается развитие традиционных методов хирургического лечения с использованием современных шовных материалов, антибиотиков, медицинской реабилитации в послеоперационном периоде. При многих гинекологических заболеваниях широко используется влагалищный доступ. При традиционных доступах выполняются преимущественно органосохраняющие операции. Большое внимание в последние годы отводится сохранению здоровья женщин в перименопаузе и после окончания менструаций. Изучен патогенез климактерического и постменопаузального синдромов. Получила развитие заместительная гормональная и альтернативная терапия дефицита эстрогенов, профилактика остеопороза и др. Активно изучаются предраковые заболевания женских половых органов, разрабатывается профилактика и активная терапия в группах риска. В ближайшее время ведущее место в гинекологии займут генетика, иммуногенетика, клеточные технологии.