1805
Контактный пункт – очень важный элемент строения зубов. Для стоматолога крайне важно уметь правильно его восстановить.
Некачественно выполненная работа может стоить пациенту здоровья не только леченого элемента, но и всей ротовой полости. Что же нужно знать, чтобы избежать проблем?
Качественная реставрация контактных жевательных поверхностей – залог правильной нагрузки на зубы
Когда у нас болят или разрушаются зубы, все, чего мы хотим – избавиться от болезненных ощущений и дискомфорта, а также уберечь их от удаления. Как будет действовать в данном случае стоматолог, для многих пациентов даже не имеет значения. Главное – лишь бы работа была выполнена качественно. Но когда речь идет о лечении и восстановлении контактных пунктов зубов, то неплохо хоть немного разбираться в терминологии и методах реставраций, которые применяют врачи для проведения этой непонятной процедуры.
Отзывы
Реставрация зубов, и в особенности, корректное восстановление их контактных пунктов – очень важная тема в стоматологии.
Все ли профессионалы справляются со столь насущной проблемой? Вы можете поделиться своим опытом получения или оказания такого лечения в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Теги наращивание зубов разрушение зубов
Понравилась статья? Следите за обновлениями
Предыдущая статья
Основы выполнения ирригации корневых каналов
Следующая статья
Тонкости специфицирования цвета зубов по Шкале Вита для восстановления эстетики улыбки
Разбираемся в терминологии: что такое контактный пункт зуба
Для многих людей является загадкой, что же такое контактный пункт между зубами. Давайте разбираться.
Наши зубы расположены во рту таким образом, что соприкасаются между собой своими боковыми поверхностями и тем самым создают непрерывную дугу, представляющую собой единое целое и формирующую красивую улыбку. Это при условии, что у человека нет никаких патологий челюстно-лицевой системы или нет отсутствующих единиц.
На заметку! Контактный пункт легко обнаружить, если обратить внимание на межзубные промежутки – они имеют треугольную форму в придесневой области, а острие или вершина треугольника как раз обращена к пункту соприкосновения зубов.
Если вы откроете рот и посмотрите на его содержимое в зеркало, то увидите, что у каждого зуба с вестибулярной, т.е. внешней, видимой вам стороны, помимо самой фронтальной коронковой части имеются режущий край, шейка и две контактные (их еще называют «проксимальными») поверхности с каждой стороны, т.е. это вертикальные области, обращенные к соседям. В тех местах или точках (как правило, это выпуклые части боковых поверхностей коронок), где зуб соприкасается с соседними единицами, и образуется контактный пункт. У резцов, клыков, премоляров всегда есть по два смежных контакта с обеих сторон (медиальный и дистальный) и только у крайних в ряду моляров такой контактный пункт всего один (речь о семерках или восьмерках, т.е. зубах мудрости, если таковые у вас есть).
Важно понимать, что существует несколько контактных поверхностей – боковые (одна или две), а также жевательные. Но именно контактным пунктом называется боковая поверхность в районе верхушки коронки живого зуба.
Виды контактных пунктов
Специалисты выделяют всего два вида, характеризующихся особенностями прилегания двух проксимальных поверхностей соседних единиц.
Первый – точечный. Такой тип соприкосновения характерен для детей, у которых совсем недавно прорезались зубы, и для молодых людей. Сами по себе коронки в области соприкосновения имеют почти идеальную округлую или сферическую форму, поэтому они взаимодействуют между собой только точечно.
Второй – плоскостный. Такой тип характерен для людей зрелого и пожилого возраста, т.к. эмаль в течении жизни постепенно изнашивается и истирается, а коронковая часть в боковых областях в результате трения и физиологической подвижности единиц постепенно становится плоской. В результате боковые поверхности соседних зубов уже не ограничиваются точечным взаимодействием, а имеют достаточно ярко выраженные проксимальные площадки или пункты.
Зачем нужны контактные пункты
Функции контактных пунктов зубов нельзя недооценивать, ведь от их правильного строения и расположения зависит здоровье полости рта в целом, состояние челюстно-лицевой системы, эстетика улыбки.
Итак, давайте подробно рассмотрим, что дает наличие анатомически правильного контактного пункта:
- зубы имеют возможность опираться друг на друга и обеспечивают друг другу поддержку,
- каждая единица занимает в ряду предназначенное для нее место и защищена от расшатывания и смещения,
- при наличии контактного пункта происходит правильное перераспределение жевательной нагрузки: когда в процессе жевания на зуб поступает нагрузка, то его коронковая часть деформируется за счет сокращения по высоте и расширения в разные стороны. Когда коронка расширяется, нагрузка передается по всему ряду через контактные поверхности,
- десневые сосочки, заполняющие собой межзубные промежутки остаются защищены от попадания на них частиц пищи и травмирования.
Если же у вас появился кариес или в силу различных обстоятельств произошло повреждение контактного пункта, то любой раздражитель может вызвать развитие воспалительного процесса на десневых сосочках. Те же остатки пищи, которые попали в межзубные промежутки, могут травмировать нежную слизистую и спровоцировать такое заболевание, как гингивит. Если проблеме не уделить внимания, то воспаление десен осложнится пародонтитом, подвижностью, смещением, расшатыванием и даже выпадением зубов.
Также при нарушении анатомически правильного соприкосновения боковых поверхностей зубов один из них может в итоге получать чрезмерную окклюзионную нагрузку или давление в процессе пережевывания пищи и быстро начать разрушаться. Характерный признак, свидетельствующий о функциональной перегрузке – вертикальные трещины на эмали. Такая же травматическая окклюзионная нагрузка на челюстно-лицевой аппарат свойственна людям, которые удалили или лишились части зубов, но не спешат их восстанавливать, протезировать, делать имплантацию.
Почему разрушаются контактные поверхности
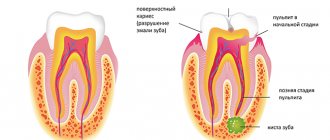
Чаще всего целостность контактных пунктов и их анатомически правильное расположение нарушаются из-за возникновения кариозного процесса в прилежащих областях и межзубных промежутках, который развивается здесь в силу труднодоступности и плохой или недостаточной гигиены полости рта. Как уже было сказано выше, в межзубные промежутки с легкостью попадают и застревают мельчайшие кусочки пищи, не всегда их удается самостоятельно вычистить, а иногда и просто заметить. Более того, кариозный процесс в этих областях бывает трудно выявить самостоятельно, поэтому он может длительное время оставаться незамеченным и прогрессировать, захватывая сразу несколько единиц. Как этого избежать? Своевременно проходить профилактические осмотры. Делать это нужно хотя бы один раз в полгода для взрослых, и 3-4 раза в год для детей.
Врачи же, при столкновении с подобными дефектами должны не только позаботиться об удалении кариозных поражений и купировании воспалительного процесса, но и заняться восстановлением контактного пункта зубов при их пломбировании и протезировании.
В основном, в своей врачебной практике стоматологи сталкиваются с дефектами II и III класса кариеса по системе, разработанной в далеком 1986 году Блэком. Ко второму классу относится кариес контактных поверхностей моляров и премоляров, к третьему – кариозный процесс на боковых поверхностях клыков и резцов без нарушения режущего края. Реже встречается в практике и IV класс дефектов, когда нарушена не только контактная поверхность клыков и резцов, но и разрушен режущий край.
Какие бывают способы восстановления контактных полостей зубов?
Если раньше при лечении кариеса зубов и его осложнений достаточно было лишь заместить дефект твердых тканей при помощи пломбировочного материала (силикофосфатные, силикатные цементы, амальгамы), то в настоящее время задачи, стоящие перед врачом, усложнились. Так, например, при лечении уже недостаточно произвести лишь замещение дефекта и восстановить анатомическую форму зуба. Необходимо также предупредить развитие осложнений (рецидивного кариеса и т. д.), восстановить, а иногда и улучшить эстетические параметры зуба, восстановить функциональную ценность зуба и его биомеханические характеристики.
Особенности реставрации жевательных зубов
При проведении эстетической реставрации боковых зубов наиболее важной задачей является восстановление их анатомической формы. Это связано с тем, что зубные ткани и ткани, окружающие зуб, составляют очень сложную биомеханическую структуру, обеспечивающую восприятие, распределение и поглощение циклической жевательной нагрузки. Зуб — это подвижная, динамическая конструктивная система, которая деформируется при возникновении нагрузки и полностью возвращается в исходное состояние после снятия нагрузки. Форма деформации коронки зуба — уменьшение ее по высоте и увеличение в диаметре. Считается, что именно посредством расширения коронки жевательная нагрузка распределяется в зубном ряду на соседние зубы.
Дефекты зубных тканей нарушают целостность биомеханической структуры, прерывая пути поглощения жевательной нагрузки, и являются концентраторами напряжений. В последующем в результате циклически повторяющихся нагрузок возникает локальная усталость зубных тканей и в местах избыточного напряжения формируются микротрещины, которые, сливаясь между собой, образуют переломы структур зуба.
Обычно пациенты с переломом стенки зуба или сколом реставрации говорят о том, что «поломка» случилась в результате незначительной жевательной нагрузки. Это действительно так, потому что усталость зубных тканей и реставрационного материала формировалась в участке избыточного напряжения в течение длительного периода, а незначительная жевательная нагрузка, спровоцировавшая сам перелом или скол, была только «последней каплей» (Радлинский С. В., 2006).
Поэтому неправильно выполненная с анатомической точки зрения реставрация может привести к развитию разного рода осложнений (сколы реставрации, откол коронки зуба и т. д.).
Восстановление контактного пункта
В своей практической работе при лечении жевательных зубов врач чаще всего сталкивается с дефектами II класса по Блэку. При этом самой сложной проблемой является восстановление контактного пункта. Напомним, что необходимо воссоздать следующие элементы: 1) контактный скат краевого гребня; 2) собственно контактный пункт; 3) отверстие треугольной формы в придесневой области, которое формируют при помощи клиньев (деревянных, пластиковых и т. п.). Собственно контактный пункт создают путем использования матриц (металлических, пластиковых и т. п.) и различных матричных систем. При этом следует учитывать толщину используемых матриц. Необходимо отметить, что если ширина естественного контактного пункта составляет около 10 микрон, то металлические матрицы имеют толщину в среднем около 35—40 микрон, а пластиковые — 50 микрон. Следовательно, важно правильно подбирать матрицы в зависимости от конкретной клинической ситуации и обязательно проводить расклинивание зубов, особенно при реставрации мезиоокклюзионнодистальных полостей, когда необходимо использовать матрицы с двух сторон зуба.
Для облегчения восстановления контактного пункта, аппроксимальных граней, для более глубокой и полной полимеризации композиционного материала были разработаны специальные устройства и инструменты [2]:
1. Светопроводящий конус — Light Tip (Denbur), который имеет 4 основных размера, изготовлен из пластика и надевается на световод полимеризационной лампы. Использование конуса позволяет проводить более глубокую полимеризацию композиционного материала в сложных для доступа областях — придесневой стенке, в местах прилегания пломбировочного материала к матрице. Кроме того, световым конусом можно прижать пломбировочный материал к внутренней поверхности матрицы и тем самым сформировать аппроксимальную поверхность зуба.
2. Инструмент Contact-Pro 2 (CEJ Dental) позволяет создавать межаппроксимальные контактные пункты на медиальной и дистальной поверхностях моляров и премоляров. Инструмент представляет собой ручку с двусторонними рабочими конструкциями из светопроводящего материала. Рабочая часть устанавливается на дно полости зуба. Эргономично расположенные световые конусы, помещенные на концах инструмента, обеспечивают подачу света в самые глубокие области полости.
3. Инструмент Optra Contact (Ivoclar Vivadent) позволяет создать из композиционного материала контактный пункт с распоркой с внутренней стороны матрицы.
4. Система LM-MultiHolder (LMInstruments) представляет собой насадки разной формы, которые сделаны из прозрачного пластика и являются светопроводящими.
5. Для восстановления контактного пункта мы в своей работе чаще всего применяем технику инкрементации, направленную на уменьшение полимеризационной усадки композита. Сущность ее заключается в следующем. Сначала устанавливается матричная система и расклиниваются зубы. Затем, после кондиционирования и нанесения адгезива, на дно и стенки полости наносится композит повышенной текучести и проводится его фотополимеризация. Вторая порция композита повышенной текучести вносится на придесневую стенку и боковые грани полости, фотополимеризация этой порции не проводится. В это время из композиционного материала вне полости рта формируется горошина, которая по размеру соответствует диаметру полости в области контактной поверхности. Полимеризация горошины проводится также вне полости, например на листе блокнота. Далее на контактную поверхность вносится готовая горошина из композита, которая фотополимеризуется вместе с композитом повышенной текучести. Затем проводится пломбирование полости вокруг этой горошины. При этом формируется маргинальный гребень толщиной примерно 1,5—2 мм. Таким образом, полость II класса переводится в полость I класса.
В результате пломбирования методикой инкрементации усадка композита на контактной поверхности происходит вне зуба. Далее можно удалить фиксирующее кольцо матричной системы для лучшего доступа к моделированию окклюзионной поверхности зуба. При реставрации используются в основном опаковые оттенки, и лишь на завершающем этапе — эмалевые цвета.
Клинический пример
Пациентка Т., 24 лет, обратилась в клинику по поводу санации полости рта.
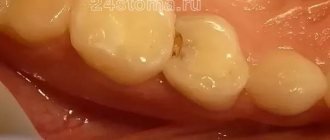
После обследования был поставлен диагноз: зуб 25 хронический фиброзный пульпит, зуб 24 — кариес (рис. 1).
После проведения инфильтрационной анестезии Ubistesini Forte 1,5 ml, очищения поверхности зубов от пелликулы пастой «Клинт» (VOCO) был определен цвет будущих реставраций. Вначале наложен коффердам, удалена несостоятельная реставрация зуба 25 и проведено его эндодонтическое лечение (рис. 2). После установления матричной системы наложена базовая прокладка из стеклоиономерного цемента «Ионофил Моляр» (VOCO, Германия), коронка зуба восстановлена из наноигбридного композиционного материала «Грандио» (рис. 3). Хотим отметить, что наногибридный композит «Грандио» лишен ряда недостатков, присущих большинству композиционных материалов. Материал хорошо адаптируется в полости даже без применения композита повышенной текучести, а также не прилипает к инструментам, что обеспечивает комфорт в работе. Кроме того, «Грандио» имеет хорошие манипуляционные характеристики: он легко вносится в полость, прекрасно моделируется, хорошо полируется, обладает высочайшей цветостойкостью, которая достигается за счет гидрофобных свойств мономера: реставрации из «Грандио» не изменяют цвет в течение длительного времени под воздействием пищевых красителей (чай, кофе, красное вино и т. п.), а также сигаретного дыма.
Но наиболее важным преимуществом «Грандио», на наш взгляд, является то, что
такие физико-механические характеристики, как модуль эластичности и коэффициент температурного расширения, у него приближены к таковым показателям твердых тканей зуба, в отличие от других нанокомпозитов. Следовательно, риск развития осложнений, связанных с указанными физико-механическими
свойствами материалов (откол части стенки зуба в отдаленные сроки после реставрации), при использовании «Грандио» намного ниже. После реставрации 25-го зуба приступили к препарированию зуба 24. Для оценки качества проведения этапа некрэктомии использовался кариес-маркер (VOCO) (рис. 4). После промывания водой видно, что нет участков окрашенного дентина (рис. 5).
Далее установлена матричная система, проведено кондиционирование твердых тканей зуба гелем «Вокоцид» (рис. 6). После нанесения однокомпонентного адгезива «Солобонд М» в полость на придесневую стенку внесен композит повышенной текучести «Грандио флоу» (рис. 7). Затем на листе бумажного блокнота приготовлены горошины из «Грандио» оттенка А3, проведена их фотополимеризация. Эти горошины внесены в полость и фотополимеризованы вместе с композитом повышенной текучести (рис. 8). Вокруг горошин адаптирован оттенок А3 композита «Грандио» (рис. 9).
Смоделирована окклюзионная поверхность зуба 24. После удаления коффердама проведено шлифование и полирование реставраций (рис. 10).
Таким образом, благодаря наличию в арсенале врача нанокомпозита «Грандио», обеспечивающего прекрасные эстетические и прочностные характеристики реставрации, а также применению методики инкрементации можно оптимально решить проблему краевого прилегания композиционного материала в сложной для реставрации придесневой области и, следовательно, предотвратить развитие осложнений (рецидивный кариес, откол части коронки зуба и т. д.).
Признаки разрушения контактных пунктов
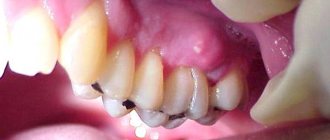
Визуально разрушение боковых поверхностей зубов или наличие на них кариозного процесса может оставаться незамеченным до тех пор, пока сбоку на коронке не образуется большой полости или черной «дырки». Однако лучше, если проблема будет выявлена гораздо раньше. Чтобы не упустить ее, придайте значение следующим признакам:
- болезненные ощущения в процессе употребления пищи, перепадов температур,
- еда с легкостью проникает в межзубные промежутки и прочно застревает там,
- изменение цвета на боковых частях коронки: этот признак можно достаточно легко обнаружить, если пострадали передние резцы и клыки. Эмаль перестает блестеть, может приобрести белый меловидный оттенок, пожелтеть или стать коричневатой,
- воспалены и отечны десневые сосочки,
- стала беспокоить кровоточивость десен.
Методы диагностики проблемы
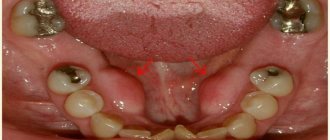
Диагностировать кариозное поражение в области боковой поверхности двух соприкасающихся между собой зубов бывает довольно сложно даже опытному стоматологу, особенно, если единицы расположены скучено или тесно. Именно поэтому врачи применяют порой не один, а сразу несколько разных методов диагностики патологии:
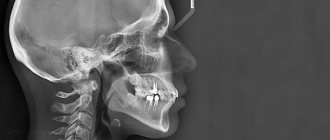
- рентген: его делают всегда, т.к. с его помощью можно определить глубину кариозного поражения, состояние окружающих его тканей. На снимке кариозные области будут иметь черный цвет, сам зуб – серый, то есть гораздо светлее воспаленного участка,
- цифровой метод: при помощи специальной видеосистемы с большой разрешающей способностью врач может передавать изображение на монитор своего компьютера, где потом всесторонне оценивает ситуацию,
- электроодонтометрия или сокращенно ЭОД: позволяет выявить патологический процесс на самых ранних стадиях развития. Для определения состояния мягких и твердых тканей врач использует специальный прибор Diagnodent, продуцирующий световые импульсы, которые затем возвращаются или отражаются обратно. По длине импульсных волн специалист определяет состояние исследуемых областей. А длина волн у здоровых и пораженных участков совершенно различная,
- трансиллюминация: для этого также используется специальный аппарат, который буквально просвечивает все обследуемые области. В тех областях, где эмалево-дентинный слой нарушен или деминерализован, свет приобретает другой оттенок,
- колориметрия: здесь пациенту дают прополоскать рот поочередно разными жидкостями. Сначала используют раствор метиленового красного, потом применяют раствор глюкозы. На поврежденных участках изменен уровень PH и нарушен кислотно-щелочной баланс, поэтому они «выдают» себя яркой гаммой оттенков (желтый-красный),
- витальное окрашивание: проводить эту процедуру можно только сразу после профессиональной гигиены полости рта, тогда она будет наиболее эффективной. Врач наносит на эмаль пациента метиленовый синий краситель. Состав выдерживается порядка 5 минут, после чего смывается обычной водой. Результат – окрашивание в яркие тона участков, на которых проходит кариозный процесс.
Важно! Перед лечением зубов или на профилактическом осмотре опытный врач посоветует пройти профессиональную гигиену полости рта – не отказывайтесь от этой полезной манипуляции. Процедура поможет удалить мягкий бактериальный и твердый налет, которые могут служить препятствием к правильной диагностике различных стоматологических заболеваний и особенно диагностике кариеса проксимальных областей.
В обязательном порядке врачи проводят и визуальный осмотр при помощи современных приборов. Например, эндоскопов с ярким светодиодным освещением, которые передают полученное изображение на экран монитора. При этом боковые области зубов должны быть подвергнуты всесторонней оценке, не только с вестибулярной стороны, но и с язычной, щечной, окклюзионнной. Также проводится и исследование при помощи зонда – так, скрытые кариозные поражения при этом обнаруживаются на фоне кровоточивости тканей пародонта.
Инструменты, которые используются для реставраций
Восстановление зуба, у которого нарушен контактный пункт – непростая с технической точки зрения задача для стоматолога. Здесь не обойтись стандартным лечением кариеса и пломбой. Для того, чтобы провести восстановление сложной анатомии контактной поверхности необходимо использовать набор специальных инструментов и приспособлений, основными из которых являются матрицы и клинья. Давайте рассмотрим их более подробно.
Матрицы
Что представляет собой матрица? Это прибор, который выполняет своего рода оградительную или ограничительную функцию и помогает нанести пломбировочный материал для реставраций в нужном количестве. С помощью матрицы специалист проводит моделирование поверхности и контактного пункта, избегает избыточного наслоения материала. Данный ограничитель также не позволяет ему выйти за пределы анатомического контура конкретного зуба. Также прибор защищает в ходе проведения манипуляций и десневой сосочек.
Современные матрицы для моделирования поверхностей могут быть изготовлены из пластика, металла или металлопластика, могут иметь разную длину (короткие, средние, длинные) и форму – прямые, контурные или конические, перфорированные (плоские и изогнутые) для моляров и премоляров, объемные. Бывают сепарационные, защитные или контурирующие (для моделирования) модели.
Чтобы прочно зафиксировать прибор, врач применяет предназначенные для этого матрицедержатели: кольца и фиксаторы, муфты и зажимы.
Клинья
Клинья прекрасно дополняют матрицы. Основных целей у них несколько:
- защищают десневой сосочек и рядом расположенный зуб от повреждений в ходе манипуляций и попадания на них пломбировочного материала,
- отделяют реставрируемую единицу от соседа,
- увеличивают межзубное пространство для качественного проведения последующих процедур,
- позволяют обеспечить более высокую степень фиксации матрице,
- позволяет в процессе реставрации воссоздать треугольное отверстие в придесневой области.
Клинья создаются из дерева и из пластика, также, как и матрицы имеют различную длину и ширину. При установке они адаптируются под анатомические особенности зуба.
Специалисты считают наиболее оптимальным вариантом использование деревянных клиньев, созданных из клена, т.к. они гипоаллергенны, не травмируют слизистую и, кроме того, прекрасно впитывают излишнюю влагу. Однако пластик более гибкий и податливый, чем дерево, поэтому в случае, когда зубы пациента расположены очень тесно и скучено, врачи предпочитают использовать именно пластиковые клинышки.
Для облегчения работы с проксимальными поверхностями и для надежной и полной полимеризации пломбировочных материалов в столь труднодоступных областях врачи также используют оборудование последнего поколения. Например, светопроводящий конус, который помогает обеспечить полимеризацию композита. Инструменты и светопроводящие насадки, в которых встроены световые датчики – при их помощи можно без труда разглядеть самые глубокие полости.
Классификация матриц и системы фиксации
Для реконструкции зубов повсеместно применяются матрицы и системы их фиксации.
При изготовлении матриц используют 2 типа материала: металл и пластик. При работе со светоотвердевающими пломбировочными материалами удобней пользоваться пластиковыми.
По форме матрицы выпускают в нескольких видах. Их делают прямыми, они могут быть контурными и перфорированными.
Контурные модели различны для внешней и внутренней стенки зуба. У них разная длина, могут иметься выпуклости и специализированные формы для различных дефектов.
Что касается фиксирующих систем, здесь есть две основные группы: матрицедержатели и клинышки.
Матрицедержатели:
- Для перфорированных матриц используют перфорированный держатель;
- Секционная матричная система «3М» — фиксирует при помощи пружинящих колец;
- М. Тоффлемайер ― фиксатор для работы с обширными дефектами, применяется и справа, и слева. На зуб надевают матрицу и затягивают ее муфтой;
- Также для двух- и трехканальных зубов есть готовые матрицы, укомплектованные фиксатором, они затягиваются зажимом.
Клинья, располагаемые меж зубов, могут быть различных размеров. Их изготавливают либо из пластика, или из дерева. Они нужны, чтобы:
- создать между зубами треугольное пространство;
- расклинить зубы, чтобы не осталось расщелины после снятия матрицы;
- достаточно плотно закрепить на зубе матрицу.
Детальный обзор набора стекловолоконных штифтов Glassix и качественные характеристики изделий.
Заходите сюда, чтобы ближе познакомиться с особенностями и назначением гуттаперчевых штифтов.
По этому адресу https://www.vash-dentist.ru/krasota-i-uxod/narashhivanie/shtiftyi/parapulparnyie-kak-sposobov-vosstanovleniya.html рассмотрим этапы постановки парапульпарных штифтов.
Какие виды матриц для моделирования контактных пунктов лучше
Ответить на этот вопрос однозначно нельзя, т.к. матрица должна подбираться исходя из множества разных факторов. В зависимости от клинической ситуации, объема работ (макро- или микрореставрацию требуется провести), этапа проведения процедуры, формы зуба и анатомических особенностей челюстно-лицевой системы врач выбирает тот или иной вид вспомогательного инструмента.
В конце восьмидесятых и девяностых годов врачи в своей практике использовали для моделирования контактных пунктов матрицы с вырезом. Но данное приспособление с годами показало свою несостоятельность и сегодня почти не применяется, т.к. такая матрица не обеспечивала достаточной защиты шейки зуба и поддесневого пространства от проникновения туда композита. А такая ситуация в дальнейшем часто становилась причиной развития хронического гингивита. Сегодня такой тип матрицы используют редко и только при условии, что шейка зуба предварительно будет покрыта герметиком.
Во врачебной практике известны и методы, согласно которым врачи и вовсе отказывались от применения вспомогательного инструмента, а именно не использовали в работе клинья и матрицы, ни даже коффердамы или раббердамы. Например, метод моделирования с распилом контактных поверхностей подразумевал нанесение композитного материала с переходом на проксимальные поверхности. После этого, контактирующие между собой зубы разделяли при помощи абразивной полоски, которая напоминала ножовку. Такой метод тоже показал свою несостоятельность.
Сегодня некоторые врачи больше всего предпочитают использовать моделирование объемными матрицами, т.к. они наиболее точно позволяют воссоздать форму и анатомию естественных контактных пунктов.
Материал и виды реставрации
Для реставрации в стоматологической практике чаще применяются такие материалы:
- амальгамные массы;
- композит, отверждающийся химическим путем, а также фотоотверждающийся;
- сочетание композита с компомерными или стеклоиономерными веществами.
Это основные пломбировочные материалы, используемые при работе с полостями второго класса. Чтобы уменьшить усадку в пределах пломбы, возможно закрепление керамических вкладок разных размеров. При этом применяются различные техники.
Техника сэндвич
Пломба накладывается двумя слоями. Основную часть полости реставрируют стеклоиономерами. Сам же контактный пункт сделан из композита либо сплавов.
Применение техники открытого сэндвича (предполагает использование фторвысвобождающих материалов) применима при следующих случаях:
- полость, поврежденная кариесом, очень глубокая;
- пациент пренебрегает гигиеническими процедурами в ротовой полости;
- устойчивость к кариесу пациента крайне низкая;
- сбои в работе гормональной системы пациента.
Использование тягучего композита
Пломба создается двумя способами:
- Пассивная методика, при которой давление не используется. Текучий композит наносят слоем около миллиметра на все стенки подготовленного зуба до самого края эмали, далее светоотверждают его.
Придесневую стенку восстанавливают послойно. При этом опорные бугры (небные или щечные) при реставрации выходят более мощными, закругленными, а направляющие бугры (щечные или язычные) делают острее. - Активный метод используют, когда промежуток между стенкой у десны и матрицей довольно узкий. Сначала вязкий композит наносится, как и в предыдущем случае, и светоотверждается.
Далее наносится еще доля того же вещества, толщиной чуть больше миллиметра на десневую стенку. Ее не полимеризуют, сверху наносят немного материала и распределяют по всем сторонам.Давление заставляет текучий полимер заполнить небольшую пустоту между матрицей и зубом, далее лечение идет по стандартной схеме.
Техника Бертолотти
В восстанавливаемую область вкладывают композит химического отверждения на две трети воссоздаваемой поверхности, после фотополимеризации материала в месте реставрации.
Усадка этого материала идет туда, где температура выше (пульпа и область десны). Остальную пустоту заполняют фотоотверждаемым веществом.
Техника Camus
Camus и его коллеги предлагают сначала полимеризовать немного композита. Потом этот кусочек вносится в полость, заполненную неотвержденным веществом для пломбы.
Врач прижимает уже полимеризованный кусочек, направляя его к соседнему резцу или моляру, а его ассистент занимается полимеризацией всего материала пломбы.
На какой период эксплуатации можно рассчитывать при постановке анкерного штифта в зуб, и какие факторы могут сократить срок службы изделия.
В этой публикации обсудим плюсы и минусы восстановления зуба на стекловолоконном штифте.
Здесь https://www.vash-dentist.ru/krasota-i-uxod/narashhivanie/hudozhestvennoy-restavratsii-zubov.html вы найдете объективные отзывы о художественной реставрации зубов.
Подготовка к процедуре реставрации контактной поверхности
Предварительно врач проводит профессиональную гигиену и антисептическую обработку полости рта, ставит пациенту анестезию, проводит установку коффердама. Дальше специалист выбирает необходимые виды клиньев и расклинивает две расположенных рядом единицы. Клин всегда вводится со стороны языка, а второй конец после установки должен стать заметен с вестибулярной стороны. После установки клина необходимо выждать около 5-10 минут для того, чтобы межзубное пространство стало хорошо просматриваемым, и ничего не мешало проведению качественной работы.
Потом врач выполняет раскрытие и дезинфекцию кариозной полости, удаляет пораженные ткани. Поврежденные ткани особенно важно удалить и в придесневой области, т.к. если провести эту процедуру недостаточно тщательно, то впоследствии может возникнуть риск развития повторного кариеса. Часто в таких случаях лечить от кариеса приходится даже не один, а несколько расположенных рядом зубов, чьи контактные поверхности соприкасаются.
Далее, в зависимости от клинической картины и показаний, врач подбирает и фиксирует матричную систему, кондиционирует подготовленную полость при помощи специальных гелей и наносит адгезивный состав, после чего выбирает технику восстановления или реставрации как самого зуба, так и его контактного пункта с соседней единицей.
Подготовка
После диагностических мероприятий пациенту делают аллергический тест на чувствительность к анестезии, и, если все в порядке, вводят дозу препарата. Дальше следует расклинить зубы и проверить окклюзионные контакты.
Размер клина подбирают, соотнося его с параметрами межзубного треугольника. Установка не должна требовать приложения усилий.
Лучшим материалом для клиньев считается дерево (клен), т.к. оно впитывает в себя влагу и клинышки увеличиваются в размере. Таким образом, за короткое время между зубами появляется нужное расстояние.
Существует несколько вариантов доступа к поврежденной области зуба. Рассмотрим основные способы.
С жевательной плоскости
Когда стоматолог подступает к проблеме с жевательной плоскости, при снятии пораженного фрагмента снимается весь защитный слой, лишенный костной ткани. Потом эмаль и края сглаживаются.
При этом важно, чтобы эмаль контактировала с противостоящим зубом. Необходим перешеек шириной в четвертинку расстояния от одного бугорка до другого на коронке элемента челюстной дуги.
Если бугор сильно разрушен, нужно укоротить его на 2 или более мм, чтобы дальше перекрыть его пломбировочным материалом. Это поможет снизить риск отколов в будущем.
Формируется полость, боковые стенки не должны контактировать с растущим по соседству зубом.
Очень важно удалить все участки испорченной эмали с придесневой области. Они в последующем могут вызвать повторное возникновение кариеса.
Доступ при завышенной клинической коронке
Если у пациента высокая коронка, или проблемная зона расположена ниже прикасания вестибулярной или небно-язычной поверхности, при наличии периодонтита, следует применять технику, описанную ниже.
Тоннельное препарирование
Для такого варианта обточки, выполняемой с жевательной поверхности, характерно отсутствие полноценного обзора полости, высок риск травмы при вскрытии пульпы.
К тому же есть много возможных осложнений и повышена вероятностью повторного возникновения кариеса.
Материалы для проведения реставраций
Для воссоздания контактных поверхностей врачи используют разные материалы: гибридные, нанокомпозиты и композиты повышенной текучести, компомеры, стеклоиономеры, амальгаму. Часто используется сочетание композита и СИЦ.
Текучие композиты отличаются высокой степенью износостойкости, хорошо подходят для моделирования поверхностей и поддаются полировке, эластичны, легко замешиваются и удобно наносятся при помощи специальных диспенсеров.
Что касается компомеров, то они содержат в своем составе фтор, который способствует укреплению и регенерации твердых тканей. Такой материал очень устойчив к влажности, обладает высокой степенью адгезии.
Проверка качества реставрации
Для выяснения качества воссоздания контактного образования, стоматологом проводятся следующие действия:
- удаляются излишки пломбировочного материала;
- проверяется правильность окклюзионного контакта;
- обследуется краевое прилегание зондом или флоссом (нить вводится с некоторым усилием).
Контакт считается низкого качества, если хорошо визуализируется межзубное пространство или зубная нить легко входит между зубами. Реставрацию нужно переделать, если пациент предъявляет жалобу на застревание еды между зубами, либо на разрыв флосса при гигиенической чистке.
В видео представлена дополнительная информация по теме статьи.