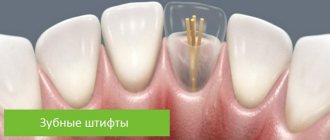
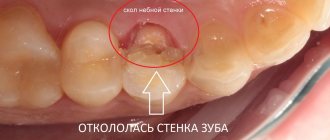
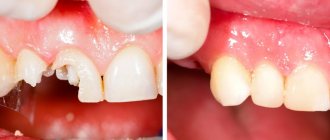
Экструзия зуба – что это за процедура? Суть метода и показания к его применению
Экструзия зуба – это самостоятельная стоматологическая процедура. Сейчас ее проводят достаточно редко, но в некоторых клинических случаях именно она позволяет сохранить корень при сильном разрушении видимой части зуба и впоследствии на его основе восстановить коронку с помощью современных методов реставрации и протезирования. Экструзия впервые была представлена миру в 1973 году. Автором методики стал доктор G.S. Heithersay, который предложил данную процедуру в качестве альтернативы удалению корней с переломами1. Подробнее о том, в чем суть данного метода и как проводится такое лечение, читайте далее в этой статье.
Концепция Экструзии Доктора Штефана Ноймайера
После экстракции коренного зуба, его резекции, реплантации и экструзии допускается проведение малоинвазивной операции по установке имплантата в костную ткань, объем которой достаточен для данного вида процедуры. Дальнейшие процедуры с имплантатом проводятся после полного восстановления альвеол и десны и имеют эстетически и функционально важное клиническое назначение. Через два года после установки имплантатов можно с помощью рентгена обнаружить полное восстановление костной ткани вокруг них и отсутствие признаков отторжения.
ВВЕДЕНИЕ
При выпадении зуба физиологическая нагрузка на пародонт более не оказывается, что приводит к резорбции альвеол, в большинстве случаев вызывающей разрушение вестибулярной стенки зуба. Если пародонтальные или же остеолитические процессы достигают корня зуба, вероятность разрушения вестибулярной костной ламели достигает более 50 %. Успешное выполнение протезирования на имплантатах взамен выпавшего зуба определяется рядом параметров. Важную роль здесь играет не только полная остеоинтеграция имплантата, но и, прежде всего, наличие как минимум 1 мм костной стенки вокруг имплантата. Благодаря последнему повышается вероятность более длительной устойчивости мягких тканей, тем самым значительно снижается риск возникновения периимплантита [5, 8].
Многие авторы предлагали свои варианты устранения или минимизирования возможности возникновения резорбции после удаления зуба. Метод Socket Preservation — всесторонне изученный и широко применяемый метод предотвращения процессов резорбции. Однако сохранность кости при этом абсолютно не гарантируется [1—4]. Благодаря методам аугментации достигаются заранее прогнозируемые и долговечные клинические результаты [7].
И все же данные методы зачастую требуют серьезного хирургического вмешательства и, соответственно, наличия высокого уровня профессионализма у специалистов, выполняющих подобные операции [11, 12, 14]. Использование аутологичного материала в качестве замены костной ткани в большинстве случаев невозможно, и чем больше дефект, тем ниже вероятность прогнозирования результата [11, 13, 14].
Концепция экструзии доктора Штефана Ноймайера — довольно щадящий и малоинвазивный метод хирургического вмешательства, позволяющий не только сохранять костную структуру альвеолы, но и дополнительно наращивать твердые и мягкие ткани. Данная концепция представляет собой оптимальный вариант долговечного протезирования на имплантатах. Концепция подразумевает сначала аккуратное удаление не подлежащего восстановлению зуба, затем его резекцию, реплантацию и последующую экструзию [34]. Полученная таким образом аутологичная кость обеспечивает сохранение первоначального объема альвеолы и является долговечной. Тем самым создаются идеальные условия для успешного проведения протезирования на имплантатах, а также для обеспечения устойчивых костных стенок и мягких тканей вокруг имплантата.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
В ноябре 2009 года у пациентки было установлено, что зуб 36 не подлежит восстановлению. Клиническая картина демонстрирует зуб с коронкой без повреждений, открытые обзору края коронки и пародонтальный комплекс без видимых изменений (рис. 1).
Рис. 1
В данном случае зондирования с целью определения патологического десневого кармана не требуется, в пришеечной области наблюдается широкий слой плотно наросшей десны. Рентгеновский снимок 1995 года демонстрирует неполное наполнение корневых каналов, повлекшее периапикальный воспалительный процесс в области мезиальных корней (рис. 2).
Рис. 2
ПРОЦЕСС ЛЕЧЕНИЯ
Зуб аккуратно удален. При этом особое внимание уделяется сохранению костной структуры альвеолы и краевой десны. Апикальная гранулема мезиального корня при удалении выходит вместе с зубом (рис. 3—4). Пародонт на поверхности корня остался без повреждений. Зуб помещается в физиологический солевой раствор. Далее апикальная сторона альвеолы выскабливается острой ложкой и хирургическим круглым бором.
Рис. 3
Рис. 4
При этом тщательно отслеживается сохранение целостности пародонта альвеол на цервикальном пояске.
На данном этапе альвеола наполнилась кровью. Затем удаленный зуб подвергается резекции, так чтобы круговой связочный аппарат сохранялся вокруг корневой поверхности зуба как минимум на 2 мм. У многокорневых зубов зона резекции располагается на 2 мм ниже фуркации корней. После полного удаления распада из полости зуба и корневых каналов пустоты заполняются как с окклюзионной, так и апикальной стороны самоадгезивным цементом RelyX от компании 3М ESPE (рис. 5). Затем зуб разделяется в зоне фуркации, возникает 2 сегмента, состоящие из клинической коронки и корня с 2 мм кругового связочного аппарата. Во время экстраоральной обработки зуб помещается в солевой раствор.
Рис. 5
Затем проводится точная реплантация данных обработанных корневых фрагментов в их альвеолы.
При этом вследствие образования в альвеолах кровяного сгустка фрагменты расположились самопроизвольно. С помощью композита и адгезивной техники данные фрагменты неподвижно фиксируются на соседних зубах (рис. 6—7). Повторное сшивание пародонтальных волокон происходит через несколько дней, когда стала очевидной полная неподвижность фрагментов. В качестве дополнительного фиксатора можно также применять шины.
Рис. 6
Рис. 7
Спустя 10 дней после реплантации можно осуществлять экструзию полностью прижившихся фрагментов. На подготовительном этапе поперек к фрагментам прикрепляются волоконные штифты с помощью жидкотекучего композита. На концы штифтов наносится небольшое количество композита для предотвращения соскальзывания ортодонтических резинок (рис. 8).
Рис. 8
После этого на окклюзионных поверхностях соседних зубов с помощью перемычки фиксируется предварительно подготовленная в лаборатории небольшая шина. Данная перемычка используется в качестве опоры для ортодонтических резинок, которые затем прикрепляются на штифты от вестибулярной стороны зуба к лингвальной. В силу ускоренного процесса экструзии (за несколько дней) необходимо установить максимальное натяжение резинок. В рассматриваемом случае применяются ортодонтические резинки диаметром 4,2 мм, так как пациентке следует заменять их два раза в день. Спустя 14 дней оба фрагмента крепко сцеплены со штифтами и экструдированы на 3—4 мм (рис. 9—10).
Рис. 9
Рис. 10
В процессе ускоренной экструзии пародонтальные волокна максимально напряжены, а устойчивость фрагментов значительно ослаблена. На девятой неделе периода заживления производится повторная фиксация фрагментов на соседних зубах с помощью композита (рис. 11).
Рис. 11
На контрольном рентгеновском снимке отчетливо наблюдается полная регенерация костной структуры альвеол при еще заметной Lamina Dura. Уровень внутридентальной перегородки и кости в области фуркации можно полностью сохранить или даже улучшить (рис. 12). Зондирование десневого кармана показало отсутствие каких-либо воспалительных процессов.
Рис. 12
Перед установлением имплантатов вновь плотно приросшие фрагменты удаляются. Под ними заметны клинически восстановившаяся костная структура альвеолы и полностью сохраненная перегородка (рис. 13).
Рис. 13
Последующая малоинвазивная операция установки имплантата осуществляется без применения дополнительных методов аугментации и не предполагает дальнейшего хирургического вмешательства (рис. 14).
Рис. 14
Устанавливается состоящий из двух частей имплантат Aesthura classic компании Nemris длиной 11,5 мм и диаметром 4,75 мм. Первичная стабилизация имплантата в кости — 35 Ньютон на сантиметр. Затем в качестве основы для крепления протеза вкручивается сборный абатмент компании Nemris с выдерживающим высокую нагрузку ретенционным элементом (рис. 14—15).
Рис. 15
После всех процедур в ротовую полость пациентки устанавливается индивидуально заготовленная в лаборатории временная прикручиваемая коронка. С помощью жидкотекучего композита корректируются выступы коронки, а также ее положение (рис. 16—17).
Рис. 16
Рис. 17
При изготовлении временной коронки заметно сокращаются места контакта с соседними зубами с аппроксимальной и окклюзионной стороны для достаточной первичной стабилизации имплантата, но это не подразумевает немедленного восстановления функциональной нагрузки коронки (рис. 18).
Рис. 18
Вкручивание временной коронки осуществлялось сразу после установки имплантата без использования цемента, что положительно сказывается на заживлении имплантата, так как остатки цемента трудно удаляются с только что прооперированной мягкой ткани. Уже спустя несколько дней заметно, что признаки отторжения временной коронки отсутствуют (рис. 19).
Рис. 19
Спустя 3 месяца вкручивается трансфер, наносится гидроколлоидный оттискный материал (рис. 20).
Рис. 20
В лаборатории анатомическую форму временной коронки можно повторить и при изготовлении постоянной коронки. После установки коронки из оксида циркония признаки отторжения отсутствуют, наблюдается хорошо оформленный альвеолярный отросток и широкая зона кератинизированной десны (рис. 21—22).
Рис. 21
Рис. 22
На контрольном рентгеновском снимке после установки коронки заметна полная оссификация кости вокруг имплантата (рис. 23).
Рис. 23
Наличие прикрепленной вестибулярной десны и широкая зона кератинизированной десны свидетельствуют о том, что и на имплантате находится достаточный объем вестибулярной костной ткани. Таким образом, гарантируется долговечность установленных с помощью имплантатов протезов, а также значительно снижается риск возникновения периимплантита. Выполненный спустя два года контрольный рентгеновский снимок, на котором отсутствуют отличия от изначального снимка, подтверждает данные прогнозы (рис. 24).
Рис. 24
ВЫВОД
Клиническая картина демонстрирует процедуры, связанные с установкой взамен зуба 36 имплантата, который не имеет видимых отличий от соседних зубов. Гармоничный процесс прикрепления десны и ярко выраженная костная структура — следствие установки имплантата в костную ткань, объем которой достаточен для данного вида процедуры. С помощью методов экструзии полностью сохраняются, точнее, восстанавливаются как костные, так и мягкие ткани. Следовательно, создаются оптимальные условия для физиологической целостности кости, соответствующей заменяемому зубу. В целях сохранения структур твердых и мягких тканей необходимо, прежде всего, учитывать долговечность установленных с помощью имплантатов протезов.
ОБСУЖДЕНИЕ
Методы Socket- и Ridge Preservation используются с целью предотвращения процессов резорбции после удаления зуба. Многочисленные исследования же показали, что при использовании данных методов поставленная цель не достигается, а лишь обеспечивается частичное сохранение структуры альвеол [6]. Для устранения дефектов альвеолярных тканей были предложены различные методы аугментации. С помощью данных методов достигаются заранее прогнозируемые и долговечные клинические результаты. При этом же использование методов аугментации зачастую предполагает серьезное хирургическое вмешательство и, соответственно, наличие высокого уровня профессионализма и большого опыта у специалистов, выполняющих подобные операции [11, 12, 14]. Кроме того, чем больше дефект, тем ниже вероятность спрогнозировать результат [11, 13, 14].
В концепции экструзии доктора Штефана Ноймайера полностью отсутствуют последствия удаления зуба для тканей, а также формируются оптимальные условия для дальнейшей имплантации. Концепция опирается исключительно на биологические закономерности поведения тканей в ротовой полости. Важнейшее значение здесь имеет пародонт. Успешный прирост корневого сегмента возможен лишь при условии, что соединительные ткани на корневом сегменте и альвеолах останутся невредимыми. При реплантации зубного сегмента следует не только избегать резорбции вестибулярной костной ламели, но и дополнительно наращивать твердые и мягкие ткани посредством экструзии сегмента [10].
Метод является малоинвазивным, абсолютно безболезненным для пациента и на практике применяется стоматологом с наименьшими трудозатратами. Концепция экструзии, учитывая достигаемые благодаря ее использованию результаты, представляет собой оптимальный метод проведения малоинвазивного протезирования на имплантатах, гарантирующий высокое качество эстетических и функциональных характеристик конструкций и их долговечность. На практике же сфера применения концепции экструзии не ограничивается лишь подготовкой альвеолярного гребня к имплантации. При максимальном снижении или даже исключении риска возникновения резорбции в тканях, где отсутствует зуб, достигается более высокий уровень эстетических и функциональных характеристик мостовидных протезов. При экструзии каждого из корней глубокие поддесневые дефекты можно переместить в цервикальную зону, чтобы создать более благоприятные условия для установки коронки или проведения терапевтических процедур. Кроме того, метод экструзии можно применять при лечении вертикального пародонтального кармана и рецессии краевой части десны из эстетических соображений, тем самым обеспечив пациентам лечение с наименьшим хирургическим вмешательством. В будущем определенно придумают и другие способы применения данного метода на практике. Концепция экструзии доктора Штефана Ноймайера — безболезненный и малоинвазивный метод хирургического вмешательства, предполагающий проведение щадящих процедур по протезированию на имплантатах в случае потери зуба. Клинические результаты применения метода экструзии доказывают, что они более чем равносильны результатам повсеместного использования методов аугментации.
Источник: dentalmagazine.ru
В чем суть процедуры
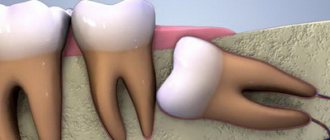
Экструзия зуба – это процедура вытягивания зуба или оставшегося корня из десны в вертикальном направлении. Согласно этому определению, экструзия позволяет немного приподнять корень и создать более подходящие условия для надежной и долговечной реставрации коронки. В рамках такой процедуры зуб обычно вытягивают на 3-4 мм. Но для ее проведения важно, чтобы сохранился хотя бы дентинный ободок. Его толщина должна быть не менее 1 мм, а высота – не менее 2 мм. При отсутствии такого ободка специалист может попробовать вытянуть его из-под десны.
Экструзия зуба – это процедура вытягивания зуба или оставшегося корня из десны
Данная процедура в некоторых случаях позволяет избежать удаления корня и впоследствии восстановить на нем коронку. Однако если корень поврежден, его полная экстракция с последующей заменой имплантом будет самым верным решением. Кстати, экструзия способствуют образованию костной ткани, поэтому процедура также может проводиться в качестве альтернативы искусственному наращиванию челюстной кости для последующей установки имплантов.
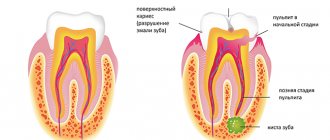
С каждым годом проблема профилактики и лечения повышенной чувствительности твердых тканей зубов становится все более актуальной в связи с увеличением влияния местных и общих факторов. Гиперчувствительность зубов — клиническое состояние, проявляющееся в краткосрочной болевой реакции обнаженного дентина в ответ на термические, тактильные, осмотические или химические раздражители, которая не может быть объяснена никакой другой известной патологией [15]. Как следует из литературы, распространенность дентинной гиперчувствительности у взрослого населения варьирует от 4 до 74% [11, 25]. По последним данным, в нашей стране у 40-70% населения встречаются различные формы гиперестезии зубов [10]. По сведениям некоторых исследователей, частота возникновения гиперчувствительности зубов при пародонтите (чувствительности корня зуба) значительно выше — 85-95%. По данным разных авторов, гиперестезия зубов возникает после отбеливания в 14-78% случаев [8, 35]. Она чаще встречается у пациентов в возрасте 20-55 лет. Гиперчувствительность зубов обычно встречается чаще и в более молодом возрасте у женщин, чем у мужчин. Некоторые авторы считают, что эти различия связаны с лучшей гигиеной полости рта и употреблением более кислотной пищи женщинами. Чаще всего поражаются клыки и премоляры как на верхнем, так и на нижнем зубном ряду. Наиболее подвержена гиперчувствительности пришеечная область вестибулярной поверхности зубов [11, 33]. В исследовании M. Addy (1990) показано, что те зубы, которые лучше очищаются зубной щеткой (меньше мягкого налета, ниже индекс КПУ), чаще имеют предрасположенность к возникновению рецессии десны и появлению гиперчувствительности дентина [11].
Этиология гиперестезии зубов
Гиперчувствительность зубов вызвана их обнажением в полости рта вследствие потери эмали и/или цемента. Данная патология вызывает физический и психологический дискомфорт у пациента и проявляется острой краткосрочной болевой реакцией [33].
Болевая реакция может быть вызвана различными стимулами термической, химической или механической природы. Наиболее часто встречается реакция на холодное, а также кислое и сладкое.
J. Wagner и соавт. (2002) полагают, что чувствительность корня зуба к холодной жидкости является самой частой жалобой пациентов. Нередко пациенты отмечают боль при чистке зубов. Холодный атмосферный воздух и воздух из пустера также могут вызывать болевую реакцию [13, 14, 16].
Боль может варьировать от определенного уровня дискомфорта до очень выраженной болевой реакции. Она также связана с индивидуальной переносимостью, физическими и эмоциональными факторами. Боль может быть локализованной (один или два зуба) или генерализованной (несколько зубов), а в некоторых случаях она может охватывать все четыре квадранта [18].
Болевая реакция может сопровождаться выраженным эмоциональным компонентом. Поэтому в некоторых случаях симптоматика может исчезнуть без лечения. В некоторых случаях может отмечаться спонтанное исчезновение болевых симптомов вследствие естественной реминерализации, обеспечивающей закрытие дентинных канальцев. Однако боль может вернуться через некоторое время, по мере того как смазанный слой смывается кислотной пищей и напитками, что объясняет циклическое течение заболевания [18, 25].
Были предложены различные теории возникновения гиперчувствительности дентина: одонтобластическая, рецепторная, нервно-рефлекторная, пороговая и гидродинамическая. Одной из наиболее ранних гипотез была теория дентинных рецепторов, согласно которой гиперчувствительность была вызвана прямой стимуляцией чувствительных нервных окончаний, располагающихся в дентине. Однако результаты микроскопических исследований показали, что в чувствительной части поверхностного дентина отсутствуют нервные клетки [22], поэтому данная теория не получила широкого одобрения.
Согласно теории рецепторов одонтобластов, предложенной R. Rapp и соавт. (1968), одонтобласты выполняют роль рецепторных клеток, передавая изменения потенциала мембраны по синаптическим соединениям [32]. Это приводит к возникновению болевых ощущений у нервных окончаний, расположенных в области пульподентинной границы. Однако данная теория не имеет явных доказательств [36].
Боль, вызванная движением жидкости в дентинных трубочках, может быть объяснена общепринятой «гидродинамической теорией», предложенной M. Brannstrom и A. Astron в 1964 г. Согласно этой теории, наличие повреждений эмали и/или цемента в пришеечной области с последующим обнажением дентинных трубочек в ответ на определенные раздражители может вызвать движение дентинной жидкости внутри трубочек, что косвенно стимулирует пульпарные нервные окончания, вызывая болевые ощущения. Также имеется доказательство того, что в случае достаточно большого изменения давления возникающий поток жидкости тоже сможет инициировать электрический нервный импульс. В результате возникает ощущение резкой острой боли, типичное для чувствительного дентина, которое, как правило, испытывается только во время действия раздражителя или спустя какое-то время после его окончания. Гистологически чувствительный дентин имеет расширенные дентинные трубочки, которые могут быть вдвое шире по сравнению с нормальным дентином. Кроме того, отмечается повышенное количество дентинных трубочек на единицу площади по сравнению с нормальным дентином. В результате удвоения диаметра дентинных канальцев поток жидкости увеличивается в 16 раз [7].
На макроскопическом уровне чувствительный дентин не отличается от здорового дентина. Состояние пульпы при чувствительном дентине неизвестно. Однако в исследовании N. West (2000) было выдвинуто предположение о наличии минимального воспаления, так как гиперчувствительность сохраняется в течение очень длительного времени, не перерастая в пульпит [36].
Причины возникновения
Результаты исследований [18] показали, что обнажение дентина может быть следствием анатомических характеристик в области эмалево-цементного соединения и/или потери цемента под действием одного или нескольких из следующих факторов:
— недостаточная или чрезмерная чистка зубов;
— плохая гигиена полости рта;
— пародонтологическое лечение (при удалении над и/или поддесневых зубных отложений);
— действие кислот небактериального происхождения (присутствующих в пище, химических продуктах, лекарственных препаратах) или эндогенных кислот при пищеводном рефлюксе или регургитации желудочного содержимого;
— окклюзионные преконтакты и чрезмерная окклюзионная нагрузка [21, 23, 26, 27];
— физиологические факторы (экструзия зубов, потеря антагонистов) [24].
При отбеливании зубов, в частности, профессиональном, происходит выход макро- и микроэлементов из эмали, что ведет к увеличению проницаемости эмали и вследствие этого возникновению чувствительности, причем, чем менее устойчива эмаль (т.е. у лиц с высоким уровнем интенсивности кариеса), тем более высок риск этого осложнения [7].
Гиперчувствительность зубов часто может появиться как осложнение после проведения больших реставраций на витальных зубах. Она проявляется в виде кратковременных болей, возникающих при воздействии термических раздражителей, а в более тяжелых случаях — развитием различных форм острого или хронического пульпита.
Лечение гиперчувствительности зубов
В 1935 г. L. Grossman разработал требования для идеального средства лечения гиперчувствительности зубов, которые актуальны и в настоящее время [19]. Оно должно быть быстрого действия, сохранять эффект в течение длительного времени, легко наноситься, не раздражать пульпу, не вызывать болевых ощущений, не окрашивать зубы.
Десенсибилизирующие средства можно классифицировать:
— по методу действия [17];
— способу применения (в домашних условиях или в клинике);
— по химическому составу [34];
— по обратимости действия [20];
— по форме выпуска: гель, зубная паста, средство для полоскания рта или средства, наносимые на зуб (лаки, композитные материалы, стеклоиономерные цементы, дентинные адгезивы и лазер).
Основные методы лечения гиперестезии зубов построены на купировании гидродинамического механизма, т.е. на снижении движения жидкости в дентинных канальцах в ответ на внешние раздражители. Достичь этого можно при:
— закупорке микропространств при помощи десенситайзеров;
— уменьшении объема микропространств при помощи минерализующих средств.
Зубные пасты — наиболее распространенная форма препаратов для лечения гиперчувствительности зубов благодаря их низкой стоимости, простоте применения и доступности. Они состоят из различных ингредиентов, один из которых — десенсибилизирующий агент, такой как хлорид стронция, нитрат калия, цитрат натрия, формальдегид, фторид натрия, монофторфосфат натрия и фторид олова [12, 28, 30, 31]. Механизм их действия основан на облитерации дентинных канальцев за счет преципитации фосфата кальция на поверхности дентина [12]. Кальций — наиболее распространенный компонент зубных паст. Многие зубные пасты содержат абразивные соединения (карбонат кальция, алюминий, фосфат кальция, силикат и т.д.), которые также могут вызывать облитерацию дентинных канальцев напрямую или за счет формирования смазанного слоя [29].
Ряд авторов [20, 30] считают, что применение в домашних условиях фторидов, а также средств, содержащих нитрат калия и ацетат стронция в сочетании с фторидами, в форме зубных паст и растворов для полоскания рта позволяет эффективно снизить повышенную чувствительность зубов, а также защищает от кариеса. Однако другие авторы [18] утверждают, что, несмотря на широкое применение фторсодержащих средств для домашней гигиены полости рта, их эффективность для лечения гиперчувствительности зубов очень невелика.
Препараты кальция в виде растворов и паст для лечения некариозных поражений эмали использовали Л.Н. Сарап и соавт. (2006) [9].
Согласно некоторым данным, с целью минерализации дентина применяется мелкодисперсный гидроксиапат [10].
В исследовании С.Н. Гаража (2001) была показана способность препаратов гидроксиапатита обтурировать дентинные канальцы и нормализовать процессы гидродинамики [4]. Эти процессы возрастают при последующем использованием фторида натрия.
Е.В. Волковым и Е.В. Боровским было разработано минерализирующее средство БВ, содержащее два компонента, последовательное применение которых, приводит к образованию кристаллов типа брушита (CaHPO4+2H2O). Последние в свою очередь приводят к обтурации дентинных трубочек. Недостатком применения данного средства является высокая растворимость минерального осадка, что делает эффект от его применения непродолжительным [2, 3].
В исследовании A. Poitevin и соавт. (2004) показано эффективное применение казеина фосфопептида при лечении повышенной чувствительности зубов. Казеин фосфопептида сохраняет кальций и фосфат в аморфном, некристаллическом состоянии, что в свою очередь способствует закупориванию открытых дентинных канальцев.
По мнению А. Вавилюка, после отбеливания зубов происходит повреждение поверхности эмали, а применение аморфного фосфата кальция способствует реминерализации эмали [1].
В исследовании, проведенном в ЦНИИС, с использованием иммобилизованной щелочной фосфатазы было продемонстрировано, что минерализация зубов наиболее эффективно протекает в присутствии глицерофосфата в сравнении с другими кальций-фосфатными субстратами [5].
Исследования С.В. Крамара, А.А. Гонибовой показали, что применение фторгидроксиапатита эффективно повышает резистентность твердых тканей зуба [6].
На основании вышеизложенного при лечении повышенной чувствительности зубов представляется перспективным изучение клинической эффективности применения различных гелей, содержащих в своем составе соединения кальция.
Показания к проведению экструзии
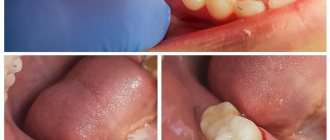
Как уже было сказано выше, данный метод показан при сильном разрушении и переломе коронковой части зуба, а также при переломе корня, но только в том случае, если излом находится в десне. Для справки: согласно МКБ-10, перелому корня присвоен номер S02.5. Среди других показаний к применению данного метода эксперты в области стоматологии выделяют ретенцию. Этот диагноз ставят, когда коронковая часть прорезается не полностью или остается в десне. Такая ситуация особенно характерна для зубов мудрости.
«Мне экструзию проводили. Был зуб, постоянно разрушался. Врачи несколько раз его наращивали, но он же так потемнел, все время скалывался. Когда как-то в очередной раз пришла на прием, мне опять убрали весь композит, что-то там вычищали долго, ну а потом сказали все, больше уже наращивать нельзя. Вместо того, чтоб удалять, предложили вытянуть корень немного. Я согласилась. Процедура прошла нормально, больно не было. В итоге поставили коронку, пока держится».
Ira, отзыв на сайте www.32top.ru
Такая процедура может стать спасительной в случае, если кариозная полость локализуется ниже десневого уровня. За счет выведения пораженной поверхности можно предупредить влияние вредоносных микроорганизмов на слизистую и ее воспаление.
Вытягивание также назначается при ретенции
Другое показание, о котором уже упоминалось выше, – недостаточная толщина и высота челюстной кости для надежного закрепления импланта. Экструзия корня зуба позволяет освободить немного пространства между ним и альвеолой, что будет способствовать росту клеток костной ткани и соединительного эпителия.
Виды ортодонтического перемещения зубов
В зависимости от направления действующей силы перемещение зубов может быть наклонно-вращательным (см. рис. 149,150), корпусным (см. рис. 152), к которому относят и вертикальное, т.е. зубо-альвеолярное удлинение или укорочение (см. рис. 153—156) и ротационным (вращение вокруг продольной оси, см. рис. 157).
Одним из самых распространённых видов ортодонтического перемещения является наклонно-вращательное. При этом движении зуб перемещается не корпусно, когда сохраняется параллельность со своей исходной продольной осью, а коронка с частью корня накло-няется в направлении действующей силы, в то время как апикальная часть корня смещается в противоположном направлении. Таким образом, образуются 4 зоны тканевых преобразований: две зоны давления (см. рис. 149,6 — зоны 1 и 4) и две зоны тяги (см. рис. 149,6 — зоны 2 и 3). К указанному виду движений относится вестибулооральный наклон (торк или инклинация) и мезиодистальный (ангуляция).
При таком виде движения определённое место в корне зуба не перемещается и вокруг него происходит вращение (см. рис. 150, а — 0). Расположение оси вращения зависит от ряда обстоятельств: места приложения силы к коронке, её клинической высоты, величины действующей силы, анатомического строения лунки. Но чаще всего ось вращения находится между средней и апикальной третью корня (см. рис. 149, б, в и 150, а). В этой точке периодонтальная щель сохраняет свою исходную величину, ткани периодонта не сдавливаются и, следовательно, не происходит перемещения. Если проследить от этой точки «0» (см. рис. 150, а) в сторону шейки и верхушки зуба до точек соприкосновения корня со стенкой лунки, то отчётливо видно, что степень сдавливания периодонта постепенно увеличивается (см. рис. 150, а — 2 и 6).
При изучении топографических взаимоотношений зуба в альвеоле на поперечном разрезе в области шейки (см. рис. 150, б) видно, что корень соприкасается со стенкой лишь на небольшом участке (см. рис. 150, б — 1). На рядом расположенных участках (рис. 150, б — 2) прослеживается весьма незначительное сдавливание периодонта, а в точке 0, которая является центром сопротивления или вращения, оно вообще отсутствует.
Для корпусного перемещения зуба необходимо создать такое усилие, чтобы его равнодействующая проходила через центр вращения или, по крайней мере, в непосредственной близости от него (рис. 142,152). Решение этого вопроса может быть двояким: первое — пе-реместить точку приложения силы ближе к центру вращения, что трудно сделать непосредственно в отношении корня, но можно удлинить жёсткое крепление с вестибулярной стороны применяемого аппарата по направлению к верхушке корня, создав пару сил; второе — создать путём сочетания двух аппаратов пару противоположно действующих сил, равных по величине. Например, если при ретрузии переднего зуба прилагается усилие какого-либо съёмного аппарата в области шейки к перемещению его лабиально, то можно создать второе усилие ближе к режущему краю с вестибулярной стороны, направив действие силы в оральную сторону.
Тканевые изменения при вертикальных перемещениях зубов подчинены общим закономерностям, а именно при нагрузке по оси зуба в направлении верхушки корня на дне лунки происходит резорбция костной ткани, а при обратном действии — вытяжении зуба — образование новой кости там же. Следует отметить, что при интрузии нежелательно проводить одновременно и экструзию соседнего, так как последняя будет преобладать.
Зубоальвеолярное удлинение («вытяжение», экструзия) под действием ортодонтических аппаратов планируется чаще всего в отношении боковых зубов при лечении глубокого прикуса или в отношении фронтальных зубов при лечении открытого прикуса, а также при устранении супра- или инфраокклюзии отдельных зубов. Под действием силы тяги происходит построение новой кости в области гребня альвеолярного отростка (т.е. у краёв лунки), дна альвеолы (см. рис. 153, 154) и всей её внутренней поверхности.
Экструзия одно-, дву- и многокорневых зубов происходит по одним и тем же законам, только у двух последних групп зубов наглядно обнаруживается образование новой кости у купола межкорневой перегородки (см. рис. 153, б — IV). Во всех случаях кость образуется и на краях альвеолы. Тканевые преобразования идентичны как при вытяжении зубов механически действующими аппаратами, так и при функционально направляющих; отличие может быть только в количественном отношении. После экструзии, как правило, требуется небольшая коррекция контуров десны, а иногда и костной лунки.
Зубоальвеолярное укорочение (погружение, вколачивание, интрузия) может быть прямым, чисто вертикальным или с наклоном в зависимости от точки приложения силы. Практическое применение этого вида перемещения зубов имеет место в отношении передних зубов при лечении глубокого прикуса и в отношении боковых зубов при исправлении открытого прикуса. При увеличенном давлении (действие ортодонтического аппарата) периодонт сдавливается в основном в области верхушки корня (зона давления) и меньше по остальной внутренней поверхности лунки и согласно этому происходит резорбция костной ткани (рис. 156).
Особое положение создаётся в межкорневых перегородках, на поверхности которых возникает широкая зона давления и резорбируется не только их купол, но и вся поверхность (см. рис. 156, IV). На фронтальном гистологическом срезе в области двух резцов, один из которых подвергался интрузии (рис. 155), перегородка вблизи последнего была сдавлена. На балочках губчатой кости, лежащих сразу под циркулярной связкой, изменений не отмечено, а на более глубоких заметно небольшое количество остеокластов. Соответственно перемещению перегородки периодонтальное пространство смещаемого зуба на стороне тяги было на треть шире, чем у соседнего. Пришеечная связка у перемещаемого зуба опущена, а у симметричного зуба — приподнята.
Противопоказания к применению метода
Как и любая другая стоматологическая процедура, экструзия имеет свои противопоказания. Например, ее можно проводить только в том случае, если соседние мягкие ткани и зубы в удовлетворительном состоянии, поскольку именно они будут выполнять роль опор для фиксации вытягивающей конструкции.
Провести процедуру не получится, если корни слишком короткие или сильно искривлены, а состояние каналов и коронки не позволяет установить хотя бы один из элементов корректирующей системы: лигатуры, кнопку или штифт с крючком.
Поэтому перед тем, как назначить экструзию, врач обязательно оценивает состояние и длину корней, их расположение. Если у пациента диагностирована патология прикуса, при которой отсутствует свободное пространство для вытягивания, процедуру провести не получится. И еще: метод показан исключительно для депульпированных зубов, поэтому сперва придется удалить нервы, если это не было сделано ранее.
Каким пациентам экструзия противопоказана
Процедура проводится только в том случае, если ткани пародонта, а также зубы, расположенные по соседству с тем, которому нужна экструзия, находятся в хорошем состоянии. Это важно, так как именно на них будет опираться вытягивающая конструкция.
Не удастся провести экструзию, если у пациента сильно искривлены корни причинного зуба, если состояние каналов и коронковой части не позволяет провести установку одного из элементов вытягивающей системы (лигатур и кнопок, либо штифта с крючком).
Перед процедурой обязательно оценивается состояние и длина корней – если они слишком короткие, то это противопоказание. Отсутствие свободного пространства из-за патологий прикуса или из-за неправильной окклюзии – еще одна причина, по которой врачи не станут проводить эту манипуляцию.
Важно! Экструзия проводится только на депульпированных единицах, поэтому перед процедурой нерв обязательно придется удалить, если этого не было сделано ранее.
Способы проведения процедуры
Существует два основных метода проведения экструзии. Рассмотрим каждый вид чуть подробнее:
- ортодонтический – более щадящий способ, который нередко сочетают с коррекцией брекет-системой. Данный метод показан для ретинированных зубов, однако для получения результата требуется больше времени и терпения. Вытягивание осуществляется за счет установки соответствующей конструкции,
- хирургический – довольно радикальный метод, который чреват серьезными осложнениями в случае допущения ошибок со стороны врача. Зато если все сделать правильно, результат можно получить значительно быстрее. Метод не предусматривает длительного ношения вытягивающей системы. О том, как проводится экструзия в таком случае, поговорим далее.
А пока следует заметить, что после хирургического вытягивания на период восстановления тканей и связок пациенту проводят временную реставрацию. Она позволяет быстро восстановить эстетику.
Виды экструзии
Врачи проводят два вида экструзии – ортодонтическую и хирургическую.
Ортодонтический метод более щадящий и может совмещаться с ношением брекетов, он часто применяется если есть ретинированные элементы, но требует от пациента больше времени и терпения, а также большего количества визитов в клинику.
Хирургический метод более радикальный, и при его неправильном исполнении можно столкнуться с осложнениями. Но зато при технически чисто проведенной операции результата можно достигнуть быстрее. При этом не приходится носить ортодонтических приспособлений, которые на период лечения нарушают эстетику улыбки и доставляют определенный дискомфорт.
На период заживления тканей и восстановления связок после хирургической экструзии пациенту устанавливают временную реставрацию, которая делает улыбку привлекательной – это невозможно при реализации ортодонтического метода.
Подготовительный этап
Перед процедурой, независимо от выбранного способа, важно пройти полноценное диагностическое обследование, убедиться в отсутствии у пациента противопоказаний. Нужно будет сделать рентген-снимок или пройти компьютерную томографию, провести процедуру проф. гигиены, чтобы удалить налет и отложения, а также удалить из причинного зуба нерв, если коронка сохранилась и депульпация не была проведена ранее.
Перед процедурой пациенту следует пройти компьютерную томографию
Как проводится экструзия ортодонтическим методом
В данном случае вытягивание проводится с применением специальной ортодонтической системы. Ее конструкция включает в себя следующие компоненты:
- дуга или скоба – одна из этих деталей фиксируется на соседних от причинного зуба элементах с помощью композита или специальных ортодонтических колец. Если у пациента уже стоят брекеты, скобу не устанавливают,
- винт или специальный штифт с крючками – крепится к причинному зубу, то есть к оставшейся коронке. Если твердых тканей для этого недостаточно, штифт фиксируют в корневом канале с помощью стоматологического цемента,
- тяги – объединяют между собой выше описанные элементы конструкции и создают силовое воздействие.
На фото показан хирургический способ
Систему фиксируют под местной анестезии, поскольку для ее установки врачу приходится рассекать волокна, которые соединяют десну с корнем. Данная манипуляция называется фибротомией. За счет этого специалист придает корню подвижность, чтобы ускорить процесс вытягивания и исключить его возвращение в изначальное положение.
Особенности ортодонтического метода
Ортодонтическая экструзия зуба проводится с помощью специальной конструкции, которая состоит из следующих элементов:
- скоба или дуга, закрепляющаяся на двух соседних единицах: она фиксируется с помощью композитных материалов или ортодонтических колец. Если пациент уже проходит основное ортодонтическое лечение и на момент проведения экструзии носит брекеты, то установка скобы не требуется,
- штифт с крючком или винт: они прикрепляются к зубу, которому необходимо вытягивание. Винт фиксируется на сохранившейся коронке, но если такой возможности нет из-за недостатка тканей, то применяется штифт, цементирующийся в корневом канале,
- резиночки, или тяги: они соединяют первый и второй элементы системы между собой и оказывают силовое воздействие.
Процедура установки обязательно проводится под местной анестезией, так как в завершение врач выполняет рассечение волокон, соединяющих десну с корнем – фибротомию. Эта манипуляция позволяет добиться подвижности корня, ускорить процесс, а также исключить вероятность возвращения корня в исходное положение.
Сроки лечения
После установки вытягивающей конструкции посещать врача нужно будет один раз в неделю для контроля над процессом и напряжением тяг (при необходимости). В среднем за неделю происходит вытяжение, равное 1 мм1. Соответственно, чтобы вытянуть корень на 3–4 мм, нужно совершить 3–4 визита в клинику, а аппарат придется носить около месяца.
Однако после вытягивания процесс лечения не заканчивается, так как корню и окружающим его связкам нужно время на восстановление – в среднем это занимает еще около 2 месяцев. На этот период проводится временная реставрация с выводом из прикуса (для исключения жевательной нагрузки) и шинирование.
Рекомендации на период лечения
Необходимо проводить гигиену полости рта не только утром и вечером, но также после еды. Жевать лучше на стороне челюсти, противоположной той, где установлена вытягивающая конструкция. В случае натирания системой слизистой необходимо использовать ортодонтический воск.
Как долго длится лечение
После процедуры пациенту придется посещать ортодонта раз в неделю, чтобы тот имел возможность контролировать процесс и корректировать натяжение тяг. Обычно за одну неделю таким способом удается вытянуть корень примерно на 1 мм. Поэтому чтобы вытянуть его на 3-4 мм, нужно посетить врача около 3-4 раз, а сам процесс может растянуться на срок до месяца.
Но на этом лечение не заканчивается. Потребуется некоторое время, чтобы корень и связки восстановились. Обычно этот процесс занимает пару месяцев. Пока же пациенту проводят временную реставрацию с выводом причинного элемента из прикуса и его шинированием – это необходимо, чтобы снять с него жевательную нагрузку.
Рекомендации экспертов на время лечения
На период вытягивания эксперты в области ортодонтии рекомендуют усилить уход за полостью рта. Чистить зубы следует не только утром и вечером, но и каждый раз после приема пищи. Также рекомендуется жевать на противоположной стороне и постараться исключить любые механические факторы, способные помешать лечебному процессу. Если элементы конструкции будут натирать слизистую, следует прибегнуть к помощи ортодонтического воска.
Ортодонтический воск поможет защитить слизистую от повреждений
Особенности проведения процедуры хирургическим методом
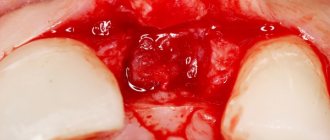
К данному методу чаще прибегают в тех случаях, когда коронковая часть зуба настолько разрушена, что ее уже невозможно восстановить классическим способом, или если необходимо провести перепротезирование/заменить старый реставрационный материал. Такая процедура также может быть проведена, если пациент хочет получить результат быстрее и без необходимости временной «эстетической потери».
Такая операция не относится к категории сложных, однако она требует соответствующего опыта и сноровки от специалиста. Для вытягивания врач использует специальный скальпель, элеватор и щипцы. Можно сказать, он создает вывих, а затем не полностью удаляет корень, после чего фиксирует его с помощью швов.
На фото показан хирургический метод процедуры
Рекомендации после операции
Как уже было сказано выше, после проведения операции зуб закрывают временной реставрацией. Спустя примерно неделю после хирургического вмешательства швы снимают. В течение ближайших 2-3 недель пациент должен придерживаться особой диеты – кушать рекомендуется исключительно мягкую теплую пищу, не слишком холодную или горячую. Также потребуется усилить гигиену полости рта и проводить обработку мягких тканей с применением антисептического раствора, например, «Хлоргексидина» – по назначению врача.
Для обработки слизистой можно использовать «Хлоргексидина
Спустя 1,5-3 месяца после операции корень приобретает достаточную устойчивость, что позволяет начать эндодонтическое лечение и протезирование. Некоторые эксперты настаивают на том, что постоянный протез лучше устанавливать только через 1-2 года после вытягивания, чтобы предупредить развитие осложнений. Потребуется достаточно много времени, чтобы периодонтальные связки полностью восстановились.
Взвешенное решение по брекетам
Перед тем, как принять решение об установке брекет-системы, нужно учесть все нюансы. Лечение может затянуться, а для достижения желаемого результата, нужно будет неукоснительно выполнять все то, что рекомендует лечащий врач.
Также необходимо будет самым тщательным образом поддерживать гигиену в ротовой полости, чтобы воспрепятствовать кариозным образованиям и не допустить образования зубного налета. Поскольку металлические брекеты не снимаются, на ликвидацию остатков пищи нужно потратить больше времени, чем на обычную чистку зубов. Однако результат стоит такого усердия. Ровные, здоровые зубы – залог того, что лучезарная улыбка станет вашим постоянным спутником.
Посетив стоматологию «Адент», вы получите полную информацию относительно всех брекет-систем в современной стоматологии.
Сообщение Металлические брекеты появились сначала на .
]]>
Как вытягивают ретинированные элементы
Экструзия в данном случае имеет свои особенности. Она может проводиться двумя разными способами, но каждый из них обязательно предусматривает как хирургический, так и ортодонтической этапы. Вот эти два метода:
- отсроченный – сначала врач выполняет рассечение десны и обнажает коронку. На следующем приеме через 2-3 дня он закрепляет на ретинированном элементе специальную ортодонтическую кнопку и тяги, после чего на соседние опорные элементы устанавливает скобы (если есть брекеты, в скобах нет необходимости),
- одномоментный – в рамках одного приема врач разрезает десну, фиксирует ортодонтическую систему и накладывает швы.
При одномоментном способе установка конструкции ставится сразу
На время реабилитации специалист прописывает пациенту антибиотики и антисептическое средства. Опять же, придется придерживаться специальной диеты и исключить любые травмирующие факторы. Вытягивание таким способом может растянуться на срок до 1 года и даже дольше.
Преимущества и недостатки метода
Главным преимуществом метода является возможность сохранить корень и впоследствии провести протезирование на его основе. Вот перечень других явных плюсов данной процедуры:
- возможность избежать дорогостоящего лечения, например, протезирования мостовидными конструкциями или имплантации,
- возможность продлить срок службы живого зуба на срок до 5-10 лет и даже больше,
- возможность избежать травматичной операции по наращиванию костной ткани перед установкой имплантов.
Главное, чтобы за лечение взялся опытный высококвалифицированный врач, поскольку многое здесь зависит от качества и точности проводимых манипуляций. Если специалист допустит ошибки, они могут обернуться резорбцией и снижением устойчивости корня, развитием анкилоза.
Из минусов пациенты выделяют длительность лечения и неудобства, с этим связанные. В частичности, тот факт, что на вытягивание уходит довольно много времени, в течение которого приходится придерживаться строгих ограничений в питания и внимательно следить за тем, чтобы случайно не повредить систему. Зато итогом такой коррекции можно считать сохранение живого корня, возможность избежать более дорогостоящей и, кстати, не менее продолжительной имплантации.
1Персии Л.С. Ортодонтия. Диагностика и лечение зубочелюстных аномалий: руководство для врачей, 2004.
Установка металлических брекетов
Размер брекетов подбирается индивидуально. Он зависит, прежде всего, от того, для какого зуба предназначена система. Чтобы не ошибиться с направлением паза, на готовую брекет-систему наносят специальную маркировку. В зависимости от пожеланий клиента, брекет-система может быть установлена как на внешней, так и на внутренней стороне зубного ряда.
Перед закреплением металлических брекетов, поверхность зубов нужно подготовить:
- очистить от зубного камня и налета,
- обработать фторсодержащим составом,
- восстанавливающим зубную эмаль.