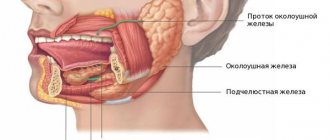
Показания
Показаниями к удалению подчелюстной слюнной железы являются:
- хронический сиалоаденит (воспаление);
- доброкачественные или злокачественные опухоли;
- множественный кистоз;
- слюннокаменная болезнь;
- тяжелая травма железы;
- полная закупорка слюновыводящих протоков с невозможностью восстановления их проходимости.
В зависимости от диагноза, перед операцией назначаются различные исследования — УЗИ, компьютерная или магнитно-резонансная томография, рентгенография легких. В случае опухоли также необходима биопсия для выяснения характера образования. Слюннокаменная болезнь исследуется с помощью контрастной сиалографии.
Хронический интерстициальный сиалоаденит
Недуг вызывает воспалительные процессы. В 90% поражаются слюнные железы у детей. При хроническом интерстициальном сиалоадените наблюдается сужение, расширение и деформация всех протоков.
Лечение обязательно предусматривает использование антибиотиков, которые имеют широкий спектр действия.
При гнойных воспалениях проводят лечение железы до тех пор, пока в слюнных выделениях исчезнет примесь гноя.
На усмотрение лечащего врача могут быть назначены мазевые компрессы.
При эффективной терапии достаточно быстро устраняются боли и припухлости, а также значительно усиливается саливация.
Подготовка к операции и особенности ее проведения
Предоперационная подготовка включает в себя:
- сдачу лабораторных анализов;
- отмену кроворазжижающих препаратов (как минимум за неделю до процедуры);
- изменение рациона за три дня до операции — исключение алкоголя, острой и грубой пищи, горячих напитков.
- Также перед операцией запрещено курение.
Удаление подчелюстной слюнной железы — сложная и специфическая операция, поскольку анатомическое ее расположение вблизи нервных и сосудистых сплетений, мышц и других органов связано с рисками серьезных осложнений. Подобная процедура может проводиться только опытными специалистами — хирургами-стоматологами либо челюстно-лицевыми хирургами.
В случае злокачественной опухоли, в особенности при ее прорастании за пределы железы, орган удаляется вместе с пораженными тканями близлежащих мышц и лимфоузлов. В остальных случаях удаляются только ткани железы.
Операция по удалению подчелюстной слюнной железы может быть проведена несколькими способами:
- Традиционный способ — хирургическое иссечение тканей с удалением патологической железы. Этот вид операций не требует специфического оборудования, чем обусловлена его меньшая стоимость и быстрота в проведении. Послеоперационные раны достаточно большие, сроки снятия швов коррелируют от 1 до 3 недель.
- Микрохирургическая эндоскопическая операция, при которой не требуется больших пересечений тканей — все действия проводятся с помощью манипуляторов, а наблюдение осуществляется с помощью зонда, передающего изображение на экран. Большим достоинством данного вида операций является точечное воздействие, благодаря чему при слюнокаменной болезни, доброкачественных опухолях и кистозе железы нет необходимости в ее полном удалении — иссекается только небольшой ее участок. После операции остаются небольшие следы, швы снимаются через несколько дней. Минусом данного метода является его высокая стоимость.
Материал и методы
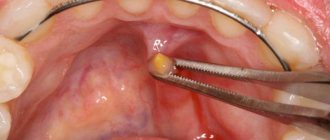
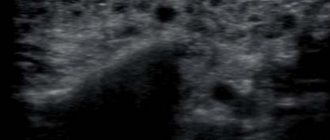
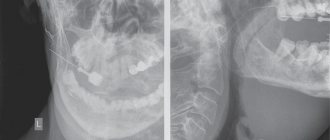
В отделении хирургической стоматологии Центрального НИИ стоматологии и челюстно-лицевой хирургии (ЦНИИС и ЧЛХ) в 2013—2015 гг. наблюдали 43 пациента с конкрементами в протоке поднижнечелюстной СЖ. В клиническое обследование входили: сбор анамнеза, осмотр, пальпация, рентгенография дна полости рта, ортопантомография (рис. 1) и ультразвуковое исследование для выявления точной локализации конкрементов, их числа и определения степени фиброзных изменений в поднижнечелюстной С.Ж. После постановки диагноза и выявления незначительных изменений в тканях поднижнечелюстной СЖ проводилось хирургическое вмешательство по следующей методике: внутриротовым способом под местной анестезией вводили в проток слюнной буж (рис. 2 и далее); затем разрезали слизистую скальпелем рядом с протоком поднижнечелюстной СЖ, далее тупо и остро выделяли проток поднижнечелюстной СЖ (рис. 3) на всем протяжении с визуализацией язычного нерва и язычной артерии; пальпаторно и визуально определяли локализацию конкремента; фиксировали проток на держалке дистальнее конкремента, скальпелем рассекали его по ходу протока над конкрементом (рис. 4) и удаляли конкремент (рис. 5, 6); рану в области дна полости рта медикаментозно обрабатывали раствором 0,05% хлоргексидина, накладывали сближающие швы, в рану устанавливали дренаж. Пациенту назначали слюногонную диету и медикаментозную терапию: противоотечные, обезболивающие и кровоостанавливающие препараты. Повторный осмотр и перевязку проводили на следующий день, удаляли дренаж и медикаментозно обрабатывали рану. В послеоперационном периоде признаки воспаления в зоне хирургического вмешательства отсутствовали. При выявлении фиброзных изменений в тканях поднижнечелюстной СЖ и нарушении ее функции целесообразно проводить радикальное вмешательство — удаление поднижнечелюстной СЖ вместе с камнем.
Рис.1.Рентгенологическое исследование (ортопантомография). 1 — конкремент.
Рис. 2. Бужирование протока поднижнечелюстной СЖ. 1 — слюнной буж; 2 — устье протока поднижнечелюстной слюнной желез.
Рис. 3. Выделение протока поднижнечелюстной СЖ тупым способом. 1 — зажим типа «Москит»; 2 — слюнной буж; 3 — проток поднижнечелюстной СЖ.
Рис. 4. Рассечение слизистой протока поднижнечелюстной СЖ над конкрементом. 1 — скальпель; 2 — слюнной буж; 3 — слизистая протока поднижнечелюстной СЖ.
Рис. 5. Удаление конкремента из протока поднижнечелюстной СЖ. 1 — иглодержатель; 2 — конкремент.
Рис. 6. Конкремент, удаленный из протока поднижнечелюстной СЖ. 1 — конкремент.
Проведение операции по удалению слюнной железы
При традиционном методе операции пациент принимает положение лежа с запрокинутой и отведенной в сторону головой. Операция предусматривает местную инфильтрационную анестезию. На поднижнечелюстном участке делаются несколько параллельных разрезов, ткани поднимаются, и обнаруживается капсула слюнной железы, которая вскрывается, а ткани железы крайне осторожно извлекаются и удаляются. При срастании злокачественной опухоли с близлежащими тканями последние также удаляются. После этого накладываются швы.
При проведении эндоскопической операции может быть использована как местная, так и общая анестезия. Через небольшие проколы в ткани вводятся манипуляторы и видео-зонд, проецирующий на экран все проводимые действия. Когда манипуляторы достигают железы, с их помощью делаются небольшие разрезы, через которые извлекаются патологические ткани. Затем эндоскопы извлекаются, а на места проколов накладываются швы.
Послеоперационный уход за местом оперативного вмешательства подразумевает:
- гигиену — в раны не должна попасть вода или грязь;
- особенную диету — рацион будет состоять из полужидкой теплой пищи, никаких горячих или холодных напитков, никакого алкоголя;
- запрет на курение;
- особую обработку — швы рекомендуется регулярно обрабатывать антисептиками, а ротовую полость после каждого приема пищи следует полоскать смесью антисептика с водой.
В случае соблюдения всех рекомендаций лечащего врача полное заживление ран наступает через несколько месяцев.
Результаты и обсуждение
У 26 пациентов конкременты локализовались в средней трети протока поднижнечелюстной СЖ, у 17 — в дистальных отделах протока. У всех пациентов конкременты удаляли по вышеописанной методике, ни в одном случае удаления повреждений сосудов и нервов не наблюдалось. Раны заживали первичным натяжением без признаков воспаления. Приводим клинический пример. Пациенту удалили конкременты из протока поднижнечелюстной СЖ по вышеописанной методике. Пациент П.
обратился в хирургическое отделение ЦНИИС и ЧЛХ с жалобами на припухлость в поднижнечелюстной области справа, усиливающуюся при приеме пищи. Во время клинического осмотра при бимануальной пальпации поднижнечелюстной области отмечено болезненное образование округлой формы эластичной консистенции на протяжении протока поднижнечелюстной СЖ, справа. При сборе анамнеза установлено, что ранее пациенту
П.
проводилось терапевтическое лечение без хирургического вмешательства. Однако спустя некоторое время симптомы возобновлялись.
При рентгенографическом исследовании дна полости рта выявлены конкременты в передней, средней и задней трети протока поднижнечелюстной СЖ диаметром от 0,2 или 0,8 мм.
Удаление конкрементов из протока поднижнечелюстной СЖ — сложное оперативное вмешательство, требующее от хирурга-стоматолога хороших знаний анатомии и топографии тканей и органов полости рта. С целью профилактики возможных осложнений (травма язычного нерва и язычной артерии) при оперативном вмешательстве необходимо выделить проток поднижнечелюстной СЖ на всем его протяжении до конкремента, что позволит визуализировать взаимоотношения язычного нерва и язычной артерии и избежать их повреждения, особенно при удалении конкрементов в дистальном отделе протока.
Восстановительный период
Мероприятия раннего восстановительного периода возлагаются на медицинского работника. Врач проверяет уровень функционирования мимических мышц, обрабатывает прооперированную область и место с дренажным устройством, составляет больному диетический рацион.
Правильного рациона рекомендуется начать придерживаться сразу после выписки из стационара. Пищу подают перетертой, полужидкой, не горячей и не холодной (оптимально – комнатной температуры). Из рациона исключают острую, соленую, кислую пищу.
Среди разрешенных продуктов:
- овощное пюре: из картофеля, моркови, кабачков;
- перетертый суп из бульона, сваренного на нежирном мясе (курице или индюшке);
- полужидкая каша (пшеничная, овсянка).
После еды ротовую полость полоскают теплой водой или травяным настоем (из ромашки, календулы, дубовой коры).
После хирургического вмешательства прооперированный может вести привычный образ жизни.
Чтобы исключить рецидив первичного заболевания и осложнения, достаточно придерживаться следующих несложных правил:
- поддержание в чистоте послеоперационного отдела;
- очищение раневой поверхности перекисью водорода дважды в день или антибактериальной мазью (по назначению врача);
- очищение прооперированной зоны с помощью мягкого мыла и воды после снятия шва.
Стать поводом для обращения к врачу должны такие симптомы, как лихорадка, общее недомогание, отечность, боль, кровотечение, тошнотно-рвотный синдром, чувство нехватки воздуха, дискомфорт в грудине.